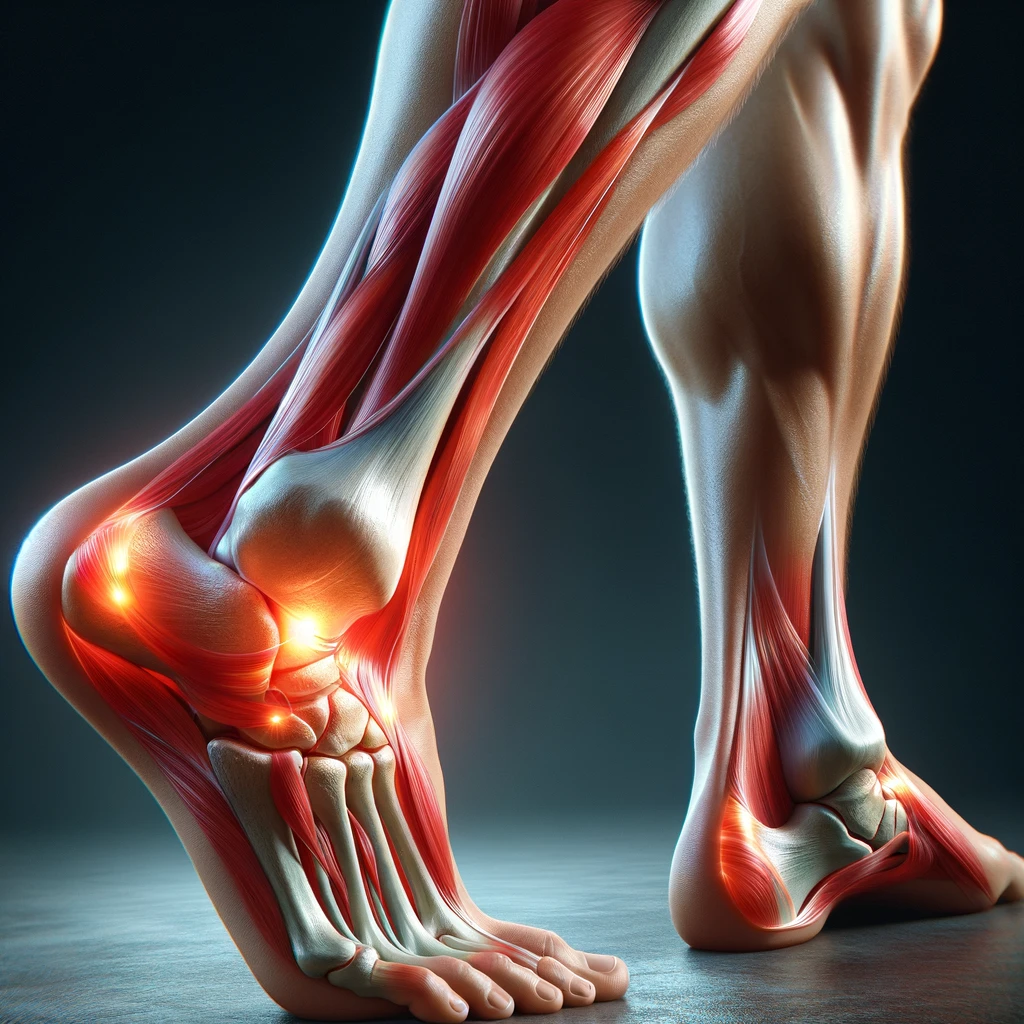
Achilo skausmas (Achilo tendinopatija)
Achilo sausgyslės tendinopatija yra klinikinė diagnozė, kai pasireiškia lokalizuotas skausmas blauzdos nugarinėje dalyje, ties kulnu ir Achilo sausgyslės projekcija, sausgyslės ir aplinkinių minkštųjų audinių patinimas ir funkcijos praradimas (Silbernagel, Hanlon, & Sprague, 2020). Achilo sausgyslės pažeidimai pagal skausmo vietą gali būti skirstomi į intarpinę tendinopatiją (20–25 proc. atvejų), vidurinės sausgyslės dalies tendinopatiją (55–65 proc.) ir proksimalinę raumens perėjimo į sausgyslę vietos tendinopatiją (9–25 proc.). Maždaug 30 proc. pacientų jaučia abiejų Achilų skausmą (Silbernagel, Thomeé, Eriksson, & Karlsson, 2007).
Achilo sausgyslės tendinopatija yra pereikvojimo sukelta trauma, kuri dažniausiai vargina sportininkus kurie nuolat bėgioja, atlieka daug šuolių, tačiau 65% atvejų, kada nustatoma ši tendinopatija nėra susiję su sportine veikla, o siejami su kasdienine nuolat pasikartojančia veikla, kuria nuolat perkraunama sausgyslė (de Jonge et al., 2011).Taip pat nustatyta, jog vyrai ir moterys vienodai kenčia nuo Achilo tendinopatijos, o dažniausias tendinopatijos atsiradimo amžius yra nuo 40 iki 59 metų (Yasui et al., 2017). Be anksčiau minėtų simptomų, Achilo tendinopatiją lydi sausgyslės struktūros ir mechaninių savybių pokyčiai, pakitusi apatinių galūnių funkcija ir judėjimo baimė (Silbernagel, Hanlon, & Sprague, 2020). Bendrai šie sutrikimai riboja fizinį aktyvumą ir gyvenimo kokybę.
Tendinopatija apibūdinama kaip sausgyslės audinio degeneracija arba nesėkmingas gijimas dėl nuolatinės perkrovos be tinkamo pasveikimo. Audinių lygmeniu tendinopatijai būdingas lokalizuotas arba difuzinis storio padidėjimas (tendinozė), normalios kolageno architektūros praradimas, padidėjęs proteoglikanų kiekis ir bendras audinių organizavimo skilimas (Scott, Backman, & Speed, 2015; Scott et al., 2020). Dėl šių sausgyslės struktūrinių pokyčių padidėja skerspjūvio plotas, sumažėja sausgyslių standumas ir pakinta viskoelastinės savybės tiek simptominėse, tiek besimptomėse sausgyslėse (Scott, Backman, & Speed, 2015). Esant įterptinei Achilo tendinopatijai, sausgyslių pakitimą (tendinozę) dažnai lydi papildomos patologijos, tokios kaip retrokalkaninės bursos padidėjimas (retrokalkaninis bursitas), intratendininės kalcifikacijos (kalkėjantis Achilo tendinitas) ir kaulų deformacijos (pvz. Haglundo deformacija) (Zellers et al, 2019).
Pagrindiniai rizikos veiksniai:
- Sumažėjusi pėdos lenkėjų raumenų jėga;
- Klubo neuroraumeninės kontrolės deficitas;
- Sutrumpėję pėdos tiesėjai;
- Pėdos skliauto raumenų silpnumas;
- Subtaliarinio sąnario hipomobilumas/ hypermobilumas;
- Padidėjusi pėdos pronacija;
- Buvę čiurnos, pėdos, blauzdos kaulų lūžiai;
- Čiurnos raiščių plyšimas;
- Per didelis kūno svoris;
- Netinkama avalynė;
- Staigus fizinio krūvio padidinimas;
- Dangos pasikeitimas.
(Silbernagel, Hanlon, & Sprague, 2020; Zellers et al, 2019; Scott, Backman, & Speed, 2015; Malliaras, 2022)
Simptomai:
- Ūmus skausmas, suintensyvėjantis judesių metu, esant ūmiai Achilo tendinopatijai;
- Laipsniškas skausmų atsiradimas esant lėtinei Achilo tendinopatijai;
- Rytinis sąstingis, arba po ilgesnio nejudrumo epizodo atsirandantis sąstingis;
- Skausmingumas liečiant Achilą;
- Skausmas pradedant fizinį krūvį, jo eigoje skausmo intensyvumas kinta, o po fizinio krūvio suintensyvėja;
- Taip pat gali būti patinimas, paraudimas ir kiti uždegimo simptomai.
(Silbernagel, Hanlon, & Sprague, 2020; Zellers et al, 2019; Scott, Backman, & Speed, 2015; Malliaras, 2022)
Diagnostika:
Atliekami klinikiniai diagnostiniai funkciniai testai atmetantys kitas patologijas bei patvirtinantys Achilo tendinopatijos diagnozę. Auksiniu standartu laikomas Achilo sausgyslės ultragarsinis tyrimas, kuris galutinai patvirtina Achilo tendinopatijos diagnozė (Silbernagel, Hanlon, & Sprague, 2020).
Achilo skausmo gydymas:
Norint užtikrinti visišką sausgyslių struktūros atkūrimą ir sumažinti atsikartojimo riziką, reikalingas išsamus gydymo planas, orientuotas į progresuojančią sausgyslių apkrovą, todėl pagrindinis gydymas yra kineziterapija.
(Silbernagel, Hanlon, & Sprague, 2020; Zellers et al, 2019; Scott, Backman, & Speed, 2015; Malliaras, 2022)
Kineziterapija
Pratimų tikslas – sukurti mechaninę sausgyslės apkrovą, skatinančią remodeliavimąsi, mažinant skausmą, gerinant blauzdos raumenų ištvermę ir jėgą bei blauzdos raumenų funkciją, sąnario mobilumą (Yasui et al., 2017; Malliaras, 2022). Pradiniam gydymui rekomenduojami ekscentrinio bei izometrinio tipo pratimai, sukuriantys sąlygas sausgyslės remodeliacijai, pamažu įtraukiami pliometriniai pratimai, kurie papildomai lavina ir neuroraumeninę kontrolę (Silbernagel, Hanlon, & Sprague, 2020). Atliekant pratimus normalu, kad galite jausti lengvą skausmą ar diskomfortą, todėl atliekant pratimus kineziterapeutas prašys įvertinti jaučiamą skausmą nuo 0 iki 10. Rekomenduojama, kad atliekant pratimus skausmas neviršytų 4-5 balų ribos.
Fizioterapija
Lazerio terapija, radialinė smūginė banga, ultragarso terapija, elektros stimuliacija, gali padėti sumažinti skausmą, uždegimą, pagerinti apatinių galūnių funkcionalumą ir gyvenimo kokybę trumpuoju laikotarpiu (Dedes et al., 2020; Naterstad et al., 2022; dos Santos Franco et al., 2019). Moksliniais tyrimais nustatyta, kad kartu taikant smūginės bangos terapiją ir pratimus esant Achilo sausgyslės tendinopatijai galima pasiekti geresnių rezultatų nei atliekant vien pratimus (Zhi et al., 2021). Todėl reabilitacinis gydymo planas sudaromas kiekvienam pacientui individualiai atsižvelgiant į paciento skundus: skausmingumą, simptomų trukmę, vietą, paciento lūkesčius.
|
ANTALGIJA reabilitacija Jums
Klinika ANTALGIJA – tai privati reabilitacijos įstaiga, kuri teikia mokamas nervų sistemos ligų ir judamojo-atramos aparato pažeidimų ambulatorinės medicininės reabilitacijos paslaugas.
Literatūros sąrašas
- de Jonge, S., Van den Berg, C., de Vos, R. J., Van Der Heide, H. J. L., Weir, A., Verhaar, J. A. N., … & Tol, J. L. (2011). Incidence of midportion Achilles tendinopathy in the general population. British journal of sports medicine, 45(13), 1026-1028. http://dx.doi.org/10.1136/bjsports-2011-090342
- Dedes, V., Mitseas, A., Polikandrioti, M., Dede, A. M., Perrea, A., Soldatos, T., & Panoutsopoulos, G. I. (2020). Achilles tendinopathy: Comparison between shockwave and ultrasound therapy. Int J Phys Educ Sports Health, 7, 239-43. https://doi.org/10.22271/kheljournal.2020.v7.i4d.1805
- dos Santos Franco, Y. R., Miyamoto, G. C., Franco, K. F. M., de Oliveira, R. R., & Cabral, C. M. N. (2019). Exercise therapy in the treatment of tendinopathies of the lower limbs: a protocol of a systematic review. Systematic reviews, 8, 1-6. https://doi.org/10.1186/s13643-019-1058-9
- Malliaras, P. (2022). Physiotherapy management of Achilles tendinopathy. Journal of Physiotherapy. https://doi.org/10.1016/j.jphys.2022.09.010
- Naterstad, I. F., Joensen, J., Bjordal, J. M., Couppé, C., Lopes-Martins, R. A. B., & Stausholm, M. B. (2022). Efficacy of low-level laser therapy in patients with lower extremity tendinopathy or plantar fasciitis: systematic review and meta-analysis of randomised controlled trials. BMJ open, 12(9), e059479. http://dx.doi.org/10.1136/bmjopen-2021-059479
- Scott, A., Backman, L. J., & Speed, C. (2015). Tendinopathy: update on pathophysiology. journal of orthopaedic & sports physical therapy, 45(11), 833-841. https://www.jospt.org/doi/10.2519/jospt.2015.5884
- Scott, A., Squier, K., Alfredson, H., Bahr, R., Cook, J. L., Coombes, B., … & Zwerver, J. (2020). Icon 2019: international scientific tendinopathy symposium consensus: clinical terminology. British journal of sports medicine, 54(5), 260-262. http://dx.doi.org/10.1136/bjsports-2019-100885
- Silbernagel, K. G., Hanlon, S., & Sprague, A. (2020). Current clinical concepts: conservative management of Achilles tendinopathy. Journal of athletic training, 55(5), 438-447. https://doi.org/10.4085/1062-6050-356-19
- Silbernagel, K. G., Thomeé, R., Eriksson, B. I., & Karlsson, J. (2007). Continued sports activity, using a pain-monitoring model, during rehabilitation in patients with Achilles tendinopathy: a randomized controlled study. The American journal of sports medicine, 35(6), 897-906. https://doi.org/10.1177/0363546506298279
- Yasui, Y., Tonogai, I., Rosenbaum, A. J., Shimozono, Y., Kawano, H., & Kennedy, J. G. (2017). The risk of Achilles tendon rupture in the patients with Achilles tendinopathy: healthcare database analysis in the United States. BioMed research international, 2017. https://doi.org/10.1155/2017/7021862
- Zellers, J. A., Bley, B. C., Pohlig, R. T., Alghamdi, N. H., & Silbernagel, K. G. (2019). Frequency of pathology on diagnostic ultrasound and relationship to patient demographics in individuals with insertional Achilles tendinopathy. International Journal of Sports Physical Therapy, 14(5), 761. PMCID: PMC6769280.
- Zhi, X., Liu, X., Han, J., Xiang, Y., Wu, H., Wei, S., & Xu, F. (2021). Nonoperative treatment of insertional Achilles tendinopathy: a systematic review. Journal of orthopaedic surgery and research, 16(1), 1-12. https://doi.org/10.1186/s13018-021-02370-0