Kaklo skausmas
Kaklo spondilozė laikoma vyresnio amžiaus žmonių liga (1,2). Spondiliozė yra lėtinė stuburo liga, pažeidžianti stuburo slankstelius ir tarpslankstelinius diskus. Esant spondiliozei, stuburo slanksteliuose pradeda ryškėti nedidelės kaulinės išaugos (osteofitai), kalkėja raiščiai. Vis dėlto pastaraisiais metais kaklo spondilozė vis labiau plinta ir tarp jaunų žmonių (3). Kodėl taip yra?
Viena iš svarbių priežasčių yra ta, kad vis daugiau jaunų žmonių praleidžia per daug laiko naudojantis išmaniaisiais telefonais (4). Šiuolaikinėje visuomenėje atsiradus ir sparčiai augant technologijoms, kaklo skausmo atvejų vis dažnėja dėl netinkamos ergonomikos, susijusios su kompiuterių, mobiliųjų telefonų ir kitų elektroninių prietaisų naudojimu (5). Per pastarąjį dešimtmetį išmaniųjų telefonų naudojimas ir naudojimo dažnis didėja, valandos praleistos prie telefono ilgėja (6,7). Dar 2009 m. atlikta apklausa patvirtino, kad vartotojai daugiau nei 20 valandų per savaitę praleidžia rašydami žinutes, elektroninius laiškus, naršydami socialiniuose tinkluose, o tai rodo didelę priklausomybę nuo išmaniųjų telefonų (8). 2012 m. atliktas tyrimas atskleidė, kad visame pasaulyje yra daugiau nei šeši milijardai išmaniųjų telefonų vartotojų (9). 2021 m. atliktoje sisteminėje literatūros apžvalgoje konstatuota, kad augantis išmaniųjų telefonų populiarumas lėmė pernelyg dažną išmaniųjų telefonų naudojimą ir priklausomybę (10). Taip pat nustatyta, kad yra nuoseklių sąsajų tarp priklausomybės nuo išmaniųjų telefonų ir fizinės bei psichinės sveikatos (10). Naudodami išmanųjį telefoną, vartotojai dažnai nesusimąsto apie laikyseną, prisitaiko prie telefono įvairiomis kūnui nepatogiomis pozomis (11). Statinė kaklo ir pečių padėtis sukelia daugybę raumenų ir kaulų sistemos sutrikimų bei patologijų (12). Akivaizdu, kad raumenų ir kaulų sistemos skausmas ir nemiga yra dvi dažniausios fizinės problemos, susijusios su išmaniųjų telefonų naudojimu (10). Vertinant telefonų vartotojų raumenų ir kaulų sistemos skausmus, dažniausiai pasitaiko pirštų, kaklo, nugaros ir pečių problemos (10).
Kaklo skausmas be žinomos priežasties (be aiškaus struktūrinio pažeidimo) vadinamas nespecifiniu kaklo skausmu (13). Nespecifinis kaklo skausmas turi laikysenos pakitimo arba mechaninį pagrindą ir tam tikru etapu paveikia apie du trečdalius žmonių – ypač vidutinio amžiaus (14). Nespecifinis kaklo skausmas angliškoje literatūroje dar vadinamas mechaniniu kaklo skausmu.
Pagrindiniai nespecifinio kaklo skausmo simptomai:
- Skausmas kažkur kaklo srityje;
- Skausmas stiprėja tam tikrų judesių metu ar esant tam tikroje pozoje;
- Kartu jaučiamas raumenų sąstingis, skausmas, spazmas;
- Kartu pasitaiko galvos skausmai, sumažėjusi judesių amplitudė;
- Kartu pastebimas rankų tirpimas;
- Nustatoma raumenų įtampa kaklo ir pečių juostoje.
Lietuvoje pacientai, kuriems diagnozuojamas kaklo nespecifinis skausmas, tipiškai skundžiasi, kad sunku pasukti galvą, surakino ar perpūtė kaklą, skauda sprandą, atsiranda sunkumo jausmas, skauda ar spaudžia galvą, tirpsta rankos, svaigsta galva, ūžia ausyse. Kaklo skausmas yra viena iš penkių dažniausių negalios priežasčių dideles, dideles-vidutines ir vidutines pajamas gaunančiose šalyse (Lentelė 1), o Lietuvoje septintoje vietoje (15).
| YLDs | Pasaulis | Dideles pajamas gaunančios šalys | Lietuva |
| 1. | Nugaros skausmas | Nugaros skausmas | Nugaros skausmas |
| 2. | Migrena | Migrena | Griuvimai |
| 3. | Klausos pažeidimas | Didžioji depresija | Klausos pažeidimas |
| 4. | Geležies stoka | Klausos pažeidimas | Migrena |
| 5. | Didžioji depresija | Kaklo skausmas | Didžioji depresija |
| 6. | Kaklo skausmas | Cukrinis diabetas | Išeminis insultas |
| 7. | Kitos kaulų raumenų ligos | Nerimo sutrikimai | Kaklo skausmas |
| 8. | Cukrinis diabetas | Kitos kaulų raumenų ligos | Osteoartritas (artrozė) |
| 9. | Nerimo sutrikimai | Griuvimai | Alkoholizmas |
| 10. | Griuvimai | Osteoartritas (artrozė) | Cukrinis diabetas |
Lentelė 1. Metai pragyventi su negalia (YLDs) pagal dažniausias priežastis (15).
Kaklo skausmo priežastys gali būti įvairios traumos (įskaitant pažeidimą botago kirčio principu), miofascijinio skausmo sindromas, disko patologijos, osteoartritas, infekcija, piktybiniai navikai (16). Tačiau 95% atvejų kaklo skausmas būna nespecifinis (idiopatinis, mechaninis) – tai reiškia, jog skausmas yra sukeltas raumenų įtampos (miofascinio skausmo sindromo) arba traumos (botago kirčio principu). Diskų pažeidimai (tarpslankstelinių diskų išvaržos), lūžiai, sisteminės ligos pasitaiko rečiau nei 5 proc. atvejų (pav. Nr. 1).
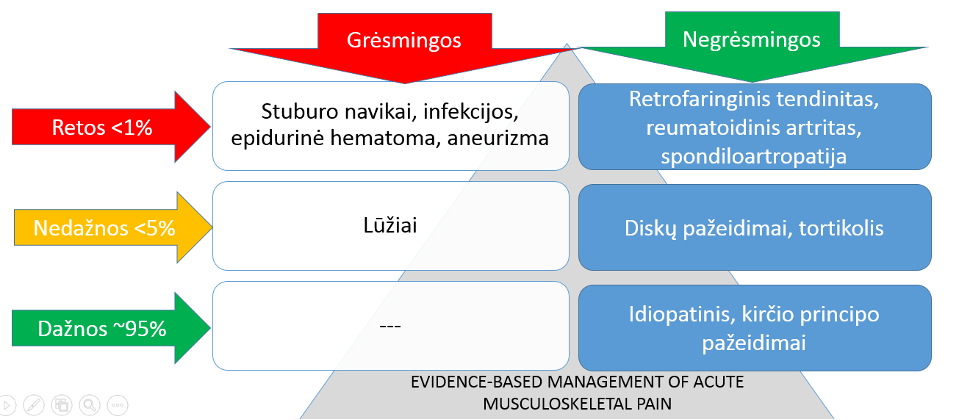
Pav. Nr. 1. Kaklo skausmo priežastys.
Nespecifinio kaklo skausmo klasifikacija:
- Kaklo skausmo sunkumo laipsniai;
- Kaklo skausmo kategorijos;
- Pagal laiką (ūmus < 3-4sav.; poūmis; lėtinis >12sav.).
Kaklo skausmo sunkumo laipsniai yra keturi, pateikti lentelėje Nr. 2 (17). Dažniausiai pasitaiko pirmieji trys kaklo skausmo laipsniai.
| Kaklo skausmo laipsniai | Simptomai ir struktūriniai pažeidimai | Simptomai ir kasdienė veikla | Gydymas |
| I laipsnis | Nėra jokių požymių ar simptomų, rodančių rimtą struktūrinę patologiją | Kasdienė veikla sutrikdyta nežymiai arba visai nesutrikusi | Greičiausiai reaguos į minimalią intervenciją, pvz.: nuraminimą, mokymą ir nuskausminimą; Išsamus ištyrimas ar intensyvus gydymo kursas nėra tikslingas |
| II laipsnis | Nėra jokių požymių ar simptomų, rodančių rimtą struktūrinę patologiją | Žymiai sutrikdyta kasdienė veikla | Būtinas skausmo malšinimas ir ankstyva intervencija, siekiant išvengti ilgalaikės negalios |
| III laipsnis | Nėra jokių požymių ar simptomų, rodančių rimtą struktūrinę patologiją | Skausmo, diskomforto plitimas, tirpimo jausmas | Išsamus ištyrimas gali būti tikslingas; Kartais gali prireikti intervencinio gydymo |
| IV laipsnis | Stebimi požymiai ar simptomai, struktūrinės patologijos, tokios kaip lūžiai, mielopatija, neoplazma ar sisteminė liga | Stebimi neurologiniai simptomai, tokie kaip sumažėję gilieji sausgyslių refleksai, raumenų silpnumas ir/arba jutimų sutrikimai | Nedelsiant būtinas pilnas ištyrimas bei gydymas |
Lentelė Nr. 2. Kaklo skausmo sunkumo laipsniai (17).
Remiantis JAV reabilitacijos rekomendacijomis, kaklo skausmas, kai nėra jokių požymių ar simptomų rodančių rimtą struktūrinę patologiją (I-III laipsnio kaklo skausmas), skirstomas į keturias kategorijas (Lentelė Nr.3) ir atitinkamai turėtų būti koduojamas (18). Toks kaklo skausmų skirstymas sudaro galimybę standartizuoti tikslesnius gydymo algoritmus.
| TFK Kategorija | TLK-10 AM | |
 |
Kaklo skausmas su mobilumo trūkumu (sumažėjusia judesių amplitude) | M54.2 cervikalgija
M54.6 stuburo krūtininės dalies skausmas |
 |
Kaklo skausmas su galvos skausmu | R51 galvos skausmas
M53.0 kaklo ir galvos sindromas |
 |
Kaklo skausmas su judėjimo ir koordinacijos sutrikimu | S13.4 kaklinės stuburo dalies sąnarių raiščių patempimas |
 |
Kaklo skausmas su skausmo plitimu (radikulopatija) | M47.2 kita spondilozė su radikulopatija
M50.1 kaklo diskų liga su radikulopatija |
Lentelė Nr. 3. JAV reabilitacijos specialistų pateiktos kaklo skausmo klasifikacijos, remiantis Tarptautine funkcionavimo, neįgalumo ir sveikatos klasifikacija (TFK) (18).
Ūmus kaklo skausmas praeina per kelias dienas ar savaites, tačiau apie 10% žmonių skausmas gali tapti lėtiniu (14). Pastebėta, kad skausmo intensyvumo lygis ligos pradžioje yra svarbiausias prognostinis veiksnys: aukštas skausmo lygis neigiamai veikia gydymo rezultatą (19). Nuo 50% iki 85% kaklo skausmo atvejų jis vėl pasikartoja po 1–5 metų. Taip pat statistika rodo, kad po ūmaus nespecifinio kaklo skausmo epizodo apie 40% atvejų pasveiksta visiškai, apie 30% atvejų lieka nežymūs simptomai, apie 30% atvejų išlieka vidutinio stiprumo ar stiprūs simptomai (20). Taigi apie 60% atvejų pacientai, patyrę ūmaus skausmo epizodą, pilnai nepasveiksta.
Nespecifinio kaklo skausmo rizikos veiksniai
Atkreipiamas dėmesys, kad biopsichosocialiniai veiksniai didina kaklo skausmo atsiradimo riziką ir skatina ūmų skausmą peraugti į lėtinį. Nustatyta daugybė biopsichosocialinių nugaros ir kaklo skausmų rizikos veiksnių, tokių kaip amžius, anksčiau persirgtos ligos, nutukimas, neoptimali kūno rengyba, mažas fizinis aktyvumas, prastos psichologinės sąlygos, rūkymas, prasta ergonomika ir nepatogus kėlimas (17,21). Psichosocialiniai veiksniai, skatinantys lėtinio kaklo skausmo išsivystymą (geltonosios vėliavėlės), gali būti šie: įsitikinimas, kad aktyvus judėjimas yra žalingas, kad skausmas yra grėsmingas, didelis susirūpinimas kaklo skausmu, prasta nuotaika, didelis nerimas, depresija, nerealistiniai lūkesčiai taikomam gydymui, pernelyg globėjiška šeima arba palaikymo iš artimųjų trūkumas, kompensacijos/nedarbingumas susijęs su kaklo skausmu, problemos darbe (20). Su darbu susiję veiksniai gali būti sėdima padėtis darbe, pasikartojantys judesiai, darbas, reikalaujantis tikslumo, didelio intensyvumo darbas ir pakankamos socialinės paramos trūkumas (17).
Neseniai atkreiptas dėmesys į naujus rizikos veiksnius. Žmonės daugiau nei 90% savo laiko praleidžia uždarose patalpose (22), o tai rodo, kad dauguma nugaros ir kaklo skausmų epizodų atsiranda patalpų viduje. Allen ir kolegos aprašė sveiką pastatą lemiančius veiksnius (determinantes) – oro kokybę, vėdinimą, dulkes ir kenkėjus, apšvietimą ir vaizdą, drėgmę, triukšmą, saugą ir saugumą, šiluminę sveikatą ir vandens kokybę (23). 2023 m. sisteminėje literatūros apžvalgoje, vertinusioje sveikatą lemiančių pastato veiksnių ryšį su nugaros ir kaklo skausmais, nustatyta, kad blogėjant pastatų sveikatos determinantėms, didėja nugaros ir kaklo skausmo rizika (24).
Nespecifinio kaklo skausmo gydymas
Renkantis gydymo metodus rekomenduojama atsižvelgti į galimus nepageidaujamus gydymo poveikius bei gydymo rūšį rinktis pagal paciento nurodomus prioritetus. Dažniausiai taikomos intervencijos yra pacientų mokymas, medikamentinis ir nemedikamentinis gydymo metodai (25).
2012 m. Cochrane apžvalga apie pacientų, patiriančių kaklo skausmą mokymą, nenurodė, kad patarimai apie fizinį aktyvumą ir skausmo valdymą, susidorojimą su stresu, darbo ergonomikos rekomendacijos bei savipagalbos technikos yra nepakankamai ištirtos (26). Tačiau reikia pripažinti, kad patarimų ir pacientų mokymo kokybę bei rezultatus yra labai sunku objektyviai įvertinti, nes kiekvienas patarimas turi būti paciento įgyvendintas, o įkvėpimo ir valios keisti nusistovėjusios įpročius dažnai pritrūksta, skausmui kiek palengvėjus. Tačiau yra žinoma, kad pacientų mokymas bei su sveikata susijusių mitų suardymas lemia geresnius gydymo rezultatus (27). Išskirtinis dėmesys turėtų būti skiriamas ergonomikai (27).
Pagal Europos fizinės medicinos ir reabilitacijos gydytojų rekomendacijas, nustačius I ar II laipsnio kaklo skausmą, efektyviau nei placebo veikia bendrosios gydymo priemonės, kurios skiriamos skausmui mažinti (medikamentai nuo skausmo ir uždegimo, nemedikamentinės priemonės, pvz. TENS, lazeris), raumenims atpalaiduoti (raumenis atpalaiduojantys medikamentai, masažas, šilumos procedūros, pvz. parafino ar purvo aplikacijos), funkciją gerinančios priemonės (kineziterapija, mobilizacija) (20). Gydymas orientuotas į funkcijos atgavimą ir greitesnį grįžimą į darbą yra efektyvesnis nei tokio kryptingumo neturintis gydymas. Nustačius III ar IV laipsnio kaklo skausmą, rekomenduojama taikyti specifiškesnius gydymo metodus pagal tikslines rekomendacijas (28). Reabilitacija IV laipsnio kaklo skausmui tipiškai skiriama po kitų specialistų (pvz.: neurochirurgų, neurologų, reumatologų) taikyto konservatyvaus ar intervencinio, chirurginio gydymo.
2020 m publikuotoje sisteminėje literatūros apžvalgoje teigiama, kad ūmaus kaklo skausmo atveju opioidiniai analgetikai nebuvo efektyvesni nei įprasti vaistai nuo skausmo ir uždegimo, tačiau pastebėta didesnė nepageidaujamų poveikių rizika (29). Įrodymai apie nemedikamentinį gydymą buvo riboti, tačiau šilumos terapija, stuburo manipuliavimas, masažas, akupunktūra, akupresūra ir mankšta buvo veiksmingi, patiriant ūmų kaklo skausmą (29).
2020 m publikuota sisteminė literatūros apžvalga patvirtino, kad patiriant lėtinį skausmą, nuosekliai atliekama daugiadisciplinė reabilitacija, mankšta, masažas, akupunktūra, kognityvinė elgesio terapija, sąmoningumo praktika (mindfulness) pagerina funkciją ir (arba) sumažina skausmą po atlikto terapijos kurso (30). Patiriant lėtinį kaklo skausmą, trumpalaikis skausmo palengvėjimas ir funkcijos pagerėjimas pastebėtas taikant gydymą lazeriu (vidutinio lygio įrodymai) ir atliekant masažą (žemesnio lygio įrodymai). Mankšta iš esmės pagerina funkciją ilguoju laikotarpiu, o mankštos derinimas su kitomis gydymo priemonėmis efektyviai sumažina skausmą bei pagerina funkciją tiek trumpuoju, tiek ilguoju periodu (30).
2013 m. Cochrane Library pristatytoje sisteminėje literatūros apžvalgoje, vertinusioje fizioterapijos efektyvumą kaklo skausmų atveju, buvo teigiama, kad apžvelgus turimus mokslinius įrodymus, kintamo elektromagnetinio lauko terapijos, pasikartojančios periferinės magnetinės stimuliacijos ir TENS procedūros yra veiksmingesnės nei placebas gydant kaklo skausmus (31).
Transkutaninė elektrinė nervų stimuliacija (TENS) – tai neinvazinis transkutaninis elektrinės stimuliacijos panaudojimas nuskausminimui. 2022 m. atlikta sisteminė literatūros apžvalga parodė, kad elektros stimuliacijos procedūros yra veiksmingos siekiant sumažinti skausmo intensyvumą žmonėms, kenčiantiems nuo kaklo skausmo ir daugiausia taikomos kaip papildomas gydymo būdas kartu su kitais gydymo metodais (32).
Gydymas magnetiniais laukais – tai tam tikros formos energijos perdavimas į audinius, kuri audiniams sukelia fiziologinius pokyčius arba stimuliaciją, o tai savo ruožtu panaudojama terapiniam poveikiui sukurti (33). Manoma, kad gydymas impulsiniais elektromagnetiniais laukais skatina kolageno (34) ir žmogaus chondrocitų (35) susidarymą bei pagreitina kaulų atstatymą (36,37). Kintami elektromagnetiniai laukai plačiai naudojami gydant negyjančius lūžius ar kitas kaulų gijimo problemas (38). Kitos struktūros, tokios kaip kolagenas, citoskeleto sistemos struktūros ir tarpląstelinė matrica taip pat yra pjezoelektrinės (29) ir yra veikiamos procedūros metu. 2019 m. atliktame tyrime buvo nustatytas reikšmingas kaklo skausmo, negalios, depresijos, nerimo ir gyvenimo kokybės pagerėjimas iškart po gydymo kintamu magnetiniu lauku, o po 12 savaičių stebėtas reikšmingas skausmo sumažėjimas ir miego kokybės pagerėjimas (39).
Periferinė magnetinė stimuliacija arba transkutaninė magnetinė stimuliacija yra neinvazinis gydymo metodas, kurio metu greitai pulsuojantis didelio intensyvumo (> 1 Teslos) magnetinis laukas perduodamas į audinius, esančius kūno periferijoje, ne smegenų srityje (40). Periferinė pasikartojanti magnetinė stimuliacija gali būti veiksmingesnė už TENS, gydant miofascijinį skausmą viršutinio trapecinio raumens lygyje (41,42).
Masažas, kaip atskira gydymo priemonė, sumažina skausmą ir pagerina funkciją, sergant raumenų ir kaulų sistemos ligomis (43). Masažo terapija (miofascijinio atpalaidavimo terapija ir jungiamojo audinio masažas) gali sumažinti kaklo skausmą (44). 2023 m. publikuotoje literatūros apžvalgoje teigiama, kad Vakarų masažo terapija nebuvo pranašesnė už kitus aktyvius gydymo metodus, skirtus kaklo skausmui malšinti, o poveikis buvo trumpalaikis (44).
Kaklo skausmo gydymas įvairiais hidroterapijos ar balneoterapijos metodais sumažino skausmą ir negalią, pagerino funkcinius rodiklius, gyvenimo kokybę, sąnarių judrumą, pusiausvyrą, atsipalaidavimą ir nuotaiką (45). Balneoterapija (gydymas mineralinio vandens procedūromis) kartu su kineziterapija yra pranašesnė gydymo kombinacija už vien tik kineziterapiją, nes efektyviau mažina skausmą ir negalią bei pagerina pacientų, sergančių lėtiniais kaklo skausmais, gyvenimo kokybę (25). Purvo arba mineralinės vonios lėtinį raumenų ir kaulų skausmą sumažina 20–30% (46). Pacientams, sergantiems lėtiniu nespecifiniu kaklo skausmu, tiek purvo, tiek karščio aplikacijos yra veiksmingi gydymo metodai, tačiau purvo paketo aplikacija turi daugiau teigiamos įtakos skausmui, funkcijai, depresijai ir gyvenimo kokybės parametrams (47).
Kodėl svarbu mažinti viršutinio trapecinio raumens įtampą, patiriant nespecifinius kaklo skausmus?
Viršutinio trapecinio raumens trigerinė įtampa gali pasireikšti galvos skausmais, imituojant migreną, skausmais skruostų, antakių, smilkinių, pakaušio, žandikaulio srityse. Tai taip pat gali sukelti temporomandibulinio sąnario disfunkciją, kuriai esant gali būti sunku kramtyti ar išsižioti (pav. Nr. 2). Trigerinė raumens įtampa gali būti miofascinio sindromo požymis.
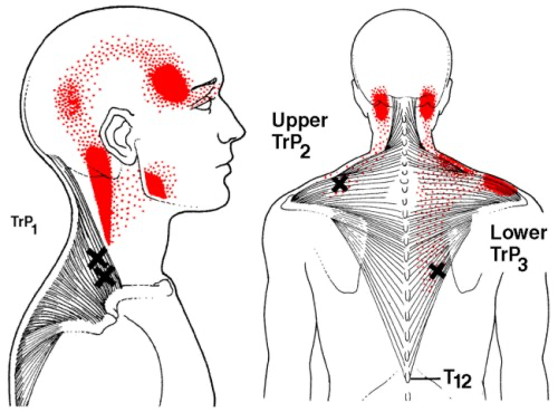
Pav. Nr. 2. Trapecinio raumens įtampos sukelto skausmo galima lokalizacija (48).
Miofascijinis skausmo sindromas yra raumenų ir kaulų sistemos sutrikimas, turintis jutimo, motorinių ir autonominių simptomų (49). Jam būdinga skausmo simptomatiką atitinkančios hiperdirglios raumens vietos, kurios vadinamos miofascijiniais trigeriniais taškais, apčiuopiamose įtemptose skeleto raumenų skaidulų juostose (50–52). Pacientų, sergančių lėtiniu nespecifiniu kaklo skausmu su pasireiškusiu miofascijinio skausmo sindromu, apklausa parodė, kad raumenų ir kaulų sistemos trigeriniai taškai buvo paplitę (93,75%) viršutiniuose trapeciniuose raumenyse (53), o tai sukelia padidėjusį jautrumą, motorikos sutrikimus (50), autonominius reiškinius ir kitus sveikatos pakitimus (54). Miofascijinio skausmo sindromo valdymas grindžiamas mechaninio disbalanso koregavimu kartu su trigerinių taškų susidarymo slopinimu ir pašalinimu (55). Klinikinėje praktikoje gydant miofascijinius skausmus dažnai taikomos nemedikamentinės gydymo priemonės, tokios kaip kineziterapija, masažas, fizioterapija (šilumos aplikacijos, elektrostimuliacija, gydymas ultragarsu, magnetine stimuliacija, lazeriu, smūgine banga).
Smūginės bangos terapija – tai mechaninių bangų, sukuriamų už kūno ribų, taikymas siekiant smarkiai paveikti biologinius audinius gydymo tikslais. 2020 m. atliktoje sisteminėje literatūros apžvalgoje teigiama, kad gydymas smūgine banga koreliuoja su didesniu skausmo malšinimu nei su fiktyviuoju gydymu smūgine banga ar gydymu ultragarsu pacientams, patiriantiems kaklo skausmus dėl trapecinio raumens viršutinės dalies trigerinės įtampos. Tačiau palyginus su lazerio terapija, smūginės bangos pranašumas nenustatytas (54).
Gydymas didelės galios lazeriu yra papildoma skausmo mažinimo ir funkcijų gerinimo priemonė pacientams, sergantiems stuburo ligomis (56). 2019 m. atlikta meta-analizė taip pat parodė, kad vien didelio intensyvumo lazerio terapija arba didelio intensyvumo lazerio terapija su įprastine fizioterapija davė žymiai geresnių rezultatų nei tik įprasta fizioterapija (56).
Ar patiriamas stresas gali sukelti nespecifinius kaklo skausmus?
Įrodyta, kad psichosocialinis stresas turi įtakos keliems žmogaus motorinės kontrolės aspektams, susijusiems su reakcija „kovok arba bėk“, įskaitant viršutinio trapecinio raumenų aktyvumo padidėjimą (57). Viršutinės trapecinio raumens dalys yra selektyviai aktyvuojamos psichosocialinio streso metu, nepriklausomai nuo susikoncentravimo į užduotis ar laikysenos pokyčių. Ši informacija yra svarbi trapecinio raumens skausmo profilaktikai darbo vietoje (58). Taip pat 2023 m. sisteminėje literatūros apžvalgoje nustatyta, kad prasta patalpų oro kokybė ir kvėpavimo sutrikimai yra susiję su padidėjusia nugaros ir kaklo skausmo rizika (59). Taigi diafragminis kvėpavimas gali sumažinti stresą, išmatuotą fiziologiniais biomarkeriais ir psichologinėmis savęs vertinimo priemonėmis (60), o kartu sumažinti ir nugaros bei kaklo skausmų riziką.
Ką daryti, kad nespecifinio kaklo skausmo gydymas būtų dar efektyvesnis?
Siekiant efektyvaus kaklo skausmo gydymo būtina suprasti, kad kaklas yra stuburo dalis, todėl gydymas turėtų būti taikomas ne tik kaklinėje stuburo sityje. Netinkama laikysena (pvz., galvos į priekį padėtis) gali sužaloti stuburo kaklinę dalį ir sukelti kaklo skausmą (61). Kineziologijos vadovėlyje pateikiama lėtinės galvos į priekį padėties įtaka kaklo raumenims (62). Kaip parodyta paveikslėlyje Nr. 3, dėl galvos į priekį padėties padidintas krūvis tenka mentės keliamajam, tiesiamajam užpakaliniam galvos ir pusketeriniam kaklo raumenims (62).
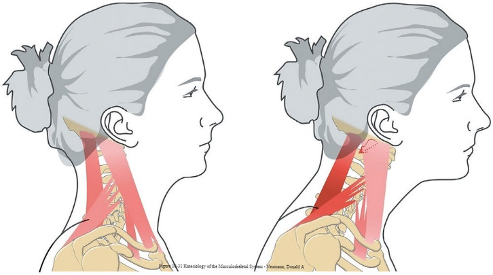
Pav. Nr. 3. Kairėje pavaizduota tinkama laikysena, dešinėje galvos į priekį padėtis. Ryškiai raudona spalva pažymėti raumenys, kuriems tenka padidintas krūvis (62).
Galvos į priekį laikysenos padėtis sąlygoja ryšį tarp krūtininės stuburo dalies kifozės ir kaklo judesių amplitudės, ypač kaklo rotacijos ir fleksijos. Todėl būtina koreguoti galvos į priekį laikyseną ir krūtininės stuburo dalies kifozę, siekiant geresnių gydymo rezultatų (63). Joshi ir kolegos (64) sisteminėje literatūros apžvalgoje teigia, kad padidėjusi krūtinės ląstos kifozė teigiamai koreliuoja su galvos į priekį laikysena, tačiau nebuvo vienodai susijusi su kaklo skausmo intensyvumu ir negalia. Joshi ir kolegų sisteminėje literatūros apžvalgoje teigiama, kad būtina įtraukti krūtinės ląstos stuburo vertinimą ir gydymą pacientams, sergantiems mechaniniais, nespecifiniais kaklo skausmais (64). Ilgalaikis stuburo lenkimas (kifozė) krūtininėje dalyje yra dažniausia laikysena, sukelianti kaklo skausmą ir paveikianti daugybę žmonių – nuo paprastų žmonių iki sportininkų, naudojančių elektroninius prietaisus (65). Kai apatinė trapecinio raumens dalis nėra treniruojama arba pervarginama dažnai ir ilgai naudojantis elektroniniais prietaisais, teoriškai tai sukelia biomechaninę disfunkciją, kuri sukelia nestabilumą kaklo ir krūtinės ląstos srityje (66). Išlaikant netaisyklingą laikyseną, esant suapvalėjusiems pečiams ir paryškintai kifozei krūtininėje dalyje, gali išsivystyti viršutinis kryžminis sindromas, kurio metu susilpnėja apatinė trapecinio raumens dalis, rombiniai raumenys ir priekinis dantytasis raumuo, sutrumpėja viršutinė trapecinio raumens dalis, krūtinės ląstos didieji ir mažieji raumenys bei keliamieji mentės raumenys (66,67). Šie raumenų disbalansai sukelia skausmą (65). Konkrečiai, raumenų disbalansas šioje srityje atsiranda, kai vidurinė ir apatinė trapecija yra per silpna, o viršutinė trapecija per daug įtempta (66). Tyrimai parodė, kad silpnų raumenų stiprinimas ir sutrumpėjusių raumenų ilginimas padeda pasiekti tinkamą laikyseną ir skausmo sumažėjimą (65,66). D. M. Wang ir kolegų atlikta literatūros apžvalga parodė, kad asmenų, kenčiančių nuo kaklo skausmų, apatinės trapecinio raumens dalies jėga yra sumažėjusi (65). Tyrimai vertinę kaklo skausmą parodė, kad apatinė trapecinio raumens dalis ir kiti pečių juostos raumenys turi reikšmingą įtaką kaklo srities sveikatai (68–73).
Ar nespecifinis kaklo skausmas turi ryšį su kitais skausmais?
Atkreipiamas dėmesys, kad stuburo kaklinės ir krūtininės dalies laikysenos pakyčiai neigiamai veikia peties ir nugaros apatinės dalies funkciją. E-M Malmström su kolegomis nustatė, kad padidėjusi krūtinės ląstos kifozė buvo susijusi su žymiai padidėjusiomis fizinėmis sąnaudomis, atliekant rankų judesius (pav. Nr. 4). Todėl pacientai, kenčiantys nuo kaklo ir pečių skausmo ir negalios, turi būti ištirti ir gydomi dėl krūtinės ląstos laikysenos sutrikimų (74).
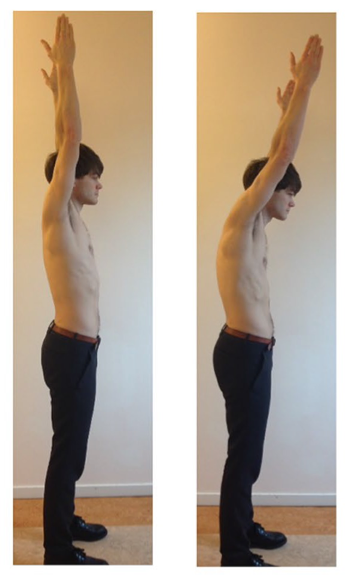
Pav. Nr 4. Rankų funkcijos palyginimas esant tiesiai ir kifozinei laikysenai (74).
M. Hlavenka ir kolegų atlikto tyrimo (pav. Nr. 5) rezultatai aiškiai rodo galimus atitraukto kaklo laikysenos pranašumus, lyginant su laisvo stiliaus kaklo padėtimi (paprastai ištiesimas žiūrint į priekį / šiek tiek į viršų) keliant svorį sagitalinėje plokštumoje (75). Kai kaklo padėtis atitraukta, padidėjęs liemens raumenų aktyvumas tiek juosmens tiesiamųjų, tiek išorinių įstrižų raumenų srityje kartu su stuburo juosmeninės dalies lenkimo sumažėjimu, gali žymiai sumažinti apatinės stuburo dalies sužalojimo riziką (75).

Pav. Nr. 5. Pradinė padėtis (a) ir vidurio kėlimo padėtis (b) naudojant atitrauktą kaklo padėtį; pradinė padėtis (c) ir vidurinio kėlimo padėtis (d) naudojant laisvo stiliaus kėlimo pozą (75).
Ar nespecifinis kaklo skausmas gali būti siejamas su suprastėjusiu regėjimu?
Tyrimais nustatytas ryšys tarp regėjimo sistemos bei kaklo raumenų ir kaulų sistemos (76). Svarbu pažymėti, kad kompiuterinis regos sutrikimo sindromas (64–90% paplitimas) (77) yra terminas, apimantis vieną ar daugiau regos sistemos (akių peršėjimas, deginimo pojūtis, šviesos baimė, akių nuovargis), kaklo ir pečių simptomų. Treleaven ir Takasaki (78) ir Treleaven (79) pranešė apie suprastėjusio regėjimo simptomus, patiriantiems kaklo skausmus. Panašiai pacientai, besiskundžiantys dėl kaklo, pranešė apie regos sutrikimus ir simptomų ryškėjimą (76). Domkin ir kolegos tyrė regėjimo sutrikimo, sukeliančio kaklo problemas galimybę, nustatė, kad dideli regėjimo poreikiai (didelės apkrovos akims), lemiantys padidėjusį akies krumplyno raumens susitraukimą nuolatinės akies-plaštakos koordinacijos metu, gali padidinti trapecinių raumenų įtampą ir taip prisidėti prie raumenų ir kaulų sistemos negalavimų kaklo-pečių srityje (80). Sánchez-González su kolegomis atliktame tyrime nustatė, kad akomodaciniai sutrikimai yra susiję su žemu darbingumo indeksu, sumažėjusia judesių amplitude, taip pat su didesniu kaklo skausmu (81).
Ar pakeitus pagalvę nespecifinis kaklo skausmas sumažės?
Miego sutrikimai dažniausiai vargina asmenis, kenčiančius nuo kaklo skausmo (82). Miego sutrikimai yra paplitę tarp pacientų, kenčiančių nuo kaklo skausmo. Maždaug 40% kaklo skausmu sergančių pacientų, vartojančių analgetikus, miega mažiau nei 4 valandas per parą (83). Nepakankama atrama kaklo ir pečių sritims, kurias siūlo pagalvės, gali neigiamai pakeisti kaklo padėtį miegant, ir manoma, kad tai yra susiję su kaklo skausmais, dažnais pabudimais, kaklo negalia ir prasta miego kokybe (84–86). Parduotuvėse galima rasti daug įvairių pagalvių su pažadais pasiūlyti optimalią kaklo padėtį miego metu, taip pat sumažinti kaklo skausmą ir pagerinti miego kokybę. Pagalvės skiriasi pagal savo dizainą ir medžiagą, iš kurios gaminamos. Kai kurie tyrimai pranešė, kad pakaušio srities ir latekso (gumos) pagalvių vėsinimas gali pagerinti miego kokybę, o kelių matmenų pagalvės buvo veiksmingos skausmui mažinti, tačiau autoriai dažniau rekomendavo šiltą temperatūrą (87). 2021 m. publikuotoje literatūros apžvalgoje nustatyta, kad latekso pagalvės ir prisitaikančios (visco-elastic polyurethane) pagalvės pasižymi geresnėmis savybėmis nei plunksnų pagalvės (88). Kaklo tinkamos padėties išlaikymas miego metu yra būtinas norint valdyti kaklo skausmą, todėl miego kokybei gali turėti įtakos pagalvės dizainas (86,89,90), tačiau nebuvo sutarimo dėl tinkamo dizaino (pvz., formos, aukščio ir medžiagos), o tinkamiausios pagalvės pasirinkimo kriterijai lieka neaiškūs (88). Šiuo metu vertinant pagalvių aukščio įtaką pasitenkinimo rodikliui ir miego kokybei, rekomenduojamas taisyklingos formos pagalvių aukštis buvo 10–12 cm. – tai buvo laikoma patogiausiu miego diapazonu (91–93). Cai ir Chen pranešė, kad U formos pagalvės naudotojams leido miegoti ilgiau (6,5 val.) nei įprastos pagalvės (5,54 val.) (90). Hagino su kolegomis pastebėjo, kad ritinio formos pagalvė žymiai sumažina skausmą miego metu ir rytinį skausmą pacientams, sergantiems lėtiniu skausmu (94).
Autorius: Dr. Dovilė Naruševičiutė
ANTALGIJA reabilitacija Jums
Klinika ANTALGIJA – tai privati reabilitacijos įstaiga, kuri teikia mokamas nervų sistemos ligų ir judamojo-atramos aparato pažeidimų ambulatorinės medicininės reabilitacijos paslaugas.
- Apatinių galūnių traumos sporte – Kineziterapija
- Apatinių galūnių traumos sporte – Fizioterapija
Literatūros sąrašas:
- Mamata H, Jolesz FA, Maier SE. Apparent diffusion coefficient and fractional anisotropy in spinal cord: age andcervical spondylosis-related changes. J Magn Reson Imaging. 2005 Jul;22(1):38–43.
- Ito K, Nakamura T, Horiuchi T, Hongo K. Surgical treatment of cervical spondylosis in patients 80 years of age andolder-A retrospective observational study. PLoS One. 2019;14(6):e0217725.
- Kolenkiewicz M, Włodarczyk A, Wojtkiewicz J. Diagnosis and Incidence of Spondylosis and Cervical Disc Disorders in theUniversity Clinical Hospital in Olsztyn, in Years 2011-2015. Biomed Res Int. 2018;2018:5643839.
- Zhuang L, Wang L, Xu D, Wang Z, Liang R. Association between excessive smartphone use and cervical disc degeneration inyoung patients suffering from chronic neck pain. J Orthop Sci Off J Japanese Orthop Assoc. 2021 Jan;26(1):110–5.
- Hansraj KK. Assessment of stresses in the cervical spine caused by posture and position ofthe head. Surg Technol Int. 2014 Nov;25:277–9.
- Goggin G. Cell Phone Culture Mobile Technology in Everyday Life. 2006. 272 p.
- Jonsson P, Johnson PW, Hagberg M, Forsman M. Thumb joint movement and muscular activity during mobile phone texting – Amethodological study. J Electromyogr Kinesiol Off J Int Soc Electrophysiol Kinesiol. 2011 Apr;21(2):363–70.
- Madge C, Meek J, Wellens J HT. Facebook, social integration and informal learning at university: ‘It is more for socialising and talking to friends about work than for actually doing work’’.’ Learn Media Technol. 2009;34(2):141–55.
- International Telecommunication Union. Measuring the Information Society, 2012.
- Ratan ZA, Parrish A-M, Zaman S Bin, Alotaibi MS, Hosseinzadeh H. Smartphone Addiction and Associated Health Outcomes in Adult Populations: ASystematic Review. Int J Environ Res Public Health. 2021 Nov;18(22).
- Eitivipart AC, Viriyarojanakul S, Redhead L. Musculoskeletal disorder and pain associated with smartphone use: A systematicreview of biomechanical evidence. Hong Kong Physiother J Off Publ Hong Kong Physiother Assoc Ltd = Wu li chih liao. 2018 Dec;38(2):77–90.
- Al-Hadidi F, Bsisu I, AlRyalat SA, Al-Zu’bi B, Bsisu R, Hamdan M, et al. Association between mobile phone use and neck pain in university students: Across-sectional study using numeric rating scale for evaluation of neck pain. PLoS One. 2019;14(5):e0217231.
- Cologne, Germany: Institute for Quality and Efficiency in Health Care (IQWiG); 2006-. What can you do about non-specific neck pain? [Internet]. 2019. Available from: https://www.ncbi.nlm.nih.gov/books/NBK338118/
- Binder AI. Neck pain. BMJ Clin Evid. 2008 Aug;2008.
- Metrics GH. Global , regional , and national incidence , prevalence , and years lived with disability for 328 diseases and injuries for 195 countries , 1990 – 2016 : a systematic analysis for the Global Burden of Disease Study 2016. 2017;390:1990–2016.
- Childs JD, Cleland JA, Elliott JM, Teyhen DS, Wainner RS, Whitman JM, et al. Neck pain: Clinical practice guidelines linked to the InternationalClassification of Functioning, Disability, and Health from the Orthopedic Section of the American Physical Therapy Association. J Orthop Sports Phys Ther. 2008 Sep;38(9):A1–34.
- Schubert J, Nygren Å. The Bone and Joint Decade 2000 – 2010 Task Force on Neck Pain and Its Associated Disorders Executive Summary. 2010;33(4):5–7.
- Childs JD, Cleland JA, Elliott JM, Teyhen DS, Wainner RS, Whitman JM, et al. Neck pain: Clinical practice guidelines linked to the international classification of functioning, disability, and health from the orthopaedic section of the american physical therapy association. J Orthop Sports Phys Ther. 2008;38(9).
- Scholten-Peeters GGM, Verhagen AP, Bekkering GE, van der Windt DAWM, Barnsley L, Oostendorp RAB, et al. Prognostic factors of whiplash-associated disorders: a systematic review ofprospective cohort studies. Pain. 2003 Jul;104(1–2):303–22.
- The Field of Competence of Physical and Rehabilitation Medicine Physicians. 2014.
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, et al. Series Low back pain 1 What low back pain is and why we need to pay attention. 2018;6736(18).
- Allen JG, Bernstein A, Cao X, Eitland E, Flanigan S, Gokhale M. The 9 foundations of a healthy building [Internet]. Harvard: School of Public Health. 2017. Available from: https://9foundations.forhealth.org/
- Allen JG, Macomber JD. Healthy buildings: How indoor spaces drive performance and productivity. Harvard University Press; 2020.
- Gherscovici ED, Mayer JM. Relationship of Healthy Building Determinants With Back and Neck Pain: ASystematic Review. Am J Health Promot. 2023 Jan;37(1):103–31.
- Koyuncu E, Ökmen BM, Özkuk K, Taşoğlu Ö, Özgirgin N. The effectiveness of balneotherapy in chronic neck pain. Clin Rheumatol. 2016 Oct;35(10):2549–55.
- Haines T, Gross AR, Burnie S, Goldsmith CH, Perry L, Graham N. A Cochrane review of patient education for neck pain. Spine J. 2009 Oct;9(10):859–71.
- Tackling Musculoskeletal Problems: A Guide for Clinic and Workplace. Stationery Office Books; 2009.
- Guzman J, Haldeman S, Carroll LJ, Carragee EJ, Hurwitz EL, Peloso P, et al. Clinical practice implications of the Bone and Joint Decade 2000-2010 Task Forceon Neck Pain and Its Associated Disorders: from concepts and findings to recommendations. Spine (Phila Pa 1976). 2008 Feb;33(4 Suppl):S199-213.
- Chou R, Wagner J, Ahmed AY, Blazina I, Brodt E. Treatments for Acute Pain: A Systematic Review [Internet]. [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US). Available from: https://www-ncbi-nlm-nih-gov.ezproxy.dbazes.lsmuni.lt/books/NBK566506/
- Skelly AC, Chou R, Dettori JR, Turner JA, Friedly JL, Rundell SD, et al. Noninvasive Nonpharmacological Treatment for Chronic Pain: A Systematic Review Update [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US). Rockville (MD); 2020.
- Kroeling P, Gross A, Graham N, Burnie SJ, Szeto G, Goldsmith CH, et al. Electrotherapy for neck pain. Cochrane database Syst Rev. 2013 Aug;(8):CD004251.
- Rampazo ÉP, Martignago CCS, de Noronha M, Liebano RE. Transcutaneous electrical stimulation in neck pain: A systematic review andmeta-analysis. Eur J Pain. 2022 Jan;26(1):18–42.
- Bazin S, Kitchen S, Maskill D, Reed A, Skinner A, Walsh D, et al. Guidance for the Clinical Use of Electrophysical Agents 2006. In: Electrotherapy- Evidence Based Practice. Elsevier; 2006. p. 363–88.
- Jacobson JI, Gorman R, Yamanashi WS, Saxena BB, Clayton L. Low-amplitude, extremely low frequency magnetic fields for they treatment of osteoarthritic knees: A double-blind clinical study. Altern Ther Health Med. 2001;7(5):54.
- Pezzetti F, De Mattei M, Caruso A, Cadossi R, Zucchini P, Carinci F, et al. Effects of pulsed electromagnetic fields on human chondrocytes: an in vitrostudy. Calcif Tissue Int. 1999 Nov;65(5):396–401.
- Fredericks DC, Nepola J V, Baker JT, Abbott J, Simon B. Effects of pulsed electromagnetic fields on bone healing in a rabbit tibialosteotomy model. J Orthop Trauma. 2000 Feb;14(2):93–100.
- Holmes GBJ. Treatment of delayed unions and nonunions of the proximal fifth metatarsal withpulsed electromagnetic fields. Foot ankle Int. 1994 Oct;15(10):552–6.
- Pipitone N, Scott DL. Magnetic pulse treatment for knee osteoarthritis: a randomised, double-blind,placebo-controlled study. Curr Med Res Opin. 2001;17(3):190–6.
- Hattapoğlu E, Batmaz İ, Dilek B, Karakoç M, Em S, Çevik R. Efficiency of pulsed electromagnetic fields on pain, disability, anxiety,depression, and quality of life in patients with cervical disc herniation: a randomized controlled study. Turkish J Med Sci. 2019 Aug;49(4):1095–101.
- Kanjanapanang N, Chang K. Peripheral Magnetic Stimulation. [Internet]. Treasure Island (FL): StatPearls Publishing. 2023. Available from: https://www.ncbi.nlm.nih.gov/books/NBK526087/
- Smania N, Corato E, Fiaschi A, Pietropoli P, Aglioti SM, Tinazzi M. Repetitive magnetic stimulation: a novel therapeutic approach for myofascial painsyndrome. J Neurol. 2005 Mar;252(3):307–14.
- Smania N, Corato E, Fiaschi A, Pietropoli P, Aglioti SM, Tinazzi M. Therapeutic effects of peripheral repetitive magnetic stimulation on myofascialpain syndrome. Clin Neurophysiol Off J Int Fed Clin Neurophysiol. 2003 Feb;114(2):350–8.
- Bervoets DC, Luijsterburg PAJ, Alessie JJN, Buijs MJ, Verhagen AP. Massage therapy has short-term benefits for people with common musculoskeletaldisorders compared to no treatment: a systematic review. J Physiother. 2015 Jul;61(3):106–16.
- Mete O, Kaya DO, Keskin M, Celenay ST. Western Massage Therapies in the Management of Neck Pain: A Systematic Review. J Manipulative Physiol Ther. 2023 Jan;46(1):37–51.
- Corvillo I, Armijo F, Álvarez-Badillo A, Armijo O, Varela E, Maraver F. Efficacy of aquatic therapy for neck pain: a systematic review. Int J Biometeorol. 2020 Jun;64(6):915–25.
- Methods of Treating Chronic Pain: A Systematic Review [Internet]. Swedish Council on Health Technology Assessment. Stockholm; 2006.
- Karaarslan F, Yılmaz H, Akkurt HE, Kaya FM, Şafak Yılmaz E. Comparison of the efficacy of mud-pack and hot-pack treatments in chronicnon-specific neck pain: A single-blind, randomized-controlled study. Turkish J Phys Med Rehabil. 2022 Sep;68(3):381–90.
- Simons DG, Travell J, Simons LS. Travell & Simmons’ Myofascial Pain and Dysfunction, The Trigger Point Manual. 1999.
- Borg-Stein J, Simons DG. Focused review: myofascial pain. Arch Phys Med Rehabil. 2002 Mar;83(3 Suppl 1):S40-7, S48-9.
- Vázquez-Delgado E, Cascos-Romero J, Gay-Escoda C. Myofascial pain syndrome associated with trigger points: a literature review.(I): Epidemiology, clinical treatment and etiopathogeny. Med Oral Patol Oral Cir Bucal. 2009 Oct;14(10):e494-8.
- Gerber LH, Sikdar S, Armstrong K, Diao G, Heimur J, Kopecky J, et al. A systematic comparison between subjects with no pain and pain associated withactive myofascial trigger points. PM R. 2013 Nov;5(11):931–8.
- Gerwin RD. Diagnosis of myofascial pain syndrome. Phys Med Rehabil Clin N Am. 2014 May;25(2):341–55.
- Cerezo-Téllez E, Torres-Lacomba M, Mayoral-Del Moral O, Sánchez-Sánchez B, Dommerholt J, Gutiérrez-Ortega C. Prevalence of Myofascial Pain Syndrome in Chronic Non-Specific Neck Pain: APopulation-Based Cross-Sectional Descriptive Study. Pain Med. 2016 Dec;17(12):2369–77.
- Zhang Q, Fu C, Huang L, Xiong F, Peng L, Liang Z, et al. Efficacy of Extracorporeal Shockwave Therapy on Pain and Function in MyofascialPain Syndrome of the Trapezius: A Systematic Review and Meta-Analysis. Arch Phys Med Rehabil. 2020 Aug;101(8):1437–46.
- Borg-Stein J, Iaccarino MA. Myofascial pain syndrome treatments. Phys Med Rehabil Clin N Am. 2014 May;25(2):357–74.
- Alayat MSM, Alshehri MA, Shousha TM, Abdelgalil AA, Alhasan H, Khayyat OK, et al. The effectiveness of high intensity laser therapy in the management of spinaldisorders: A systematic review and meta-analysis. J Back Musculoskelet Rehabil. 2019;32(6):869–84.
- Marker RJ, Campeau S, Maluf KS. Psychosocial stress alters the strength of reticulospinal input to the humanupper trapezius. J Neurophysiol. 2017 Jan;117(1):457–66.
- Shahidi B, Haight A, Maluf K. Differential effects of mental concentration and acute psychosocial stress oncervical muscle activity and posture. J Electromyogr Kinesiol Off J Int Soc Electrophysiol Kinesiol. 2013 Oct;23(5):1082–9.
- Gherscovici ED, Mayer JM. Impact of Indoor Air Quality and Breathing on Back and Neck Pain: A SystematicReview. Cureus. 2023 Aug;15(8):e43945.
- Hopper SI, Murray SL, Ferrara LR, Singleton JK. Effectiveness of diaphragmatic breathing for reducing physiological andpsychological stress in adults: a quantitative systematic review. JBI database Syst Rev Implement reports. 2019 Sep;17(9):1855–76.
- Soliman Elserty, Noha, Nesma Ahmed, Helmy, Khaled Mohmed M. Smartphone addiction and its relation to musculoskeletal pain in Egyptian physical therapy students. Eur J Physiother. 2020;22(2):70–8.
- Neumann DA. Kinesiology of the musculoskeletal system : foundations for rehabilitation. Mosby/Elsevier; 2010. 725 p.
- Quek J, Pua YH, Clark RA, Bryant AL. Effects of thoracic kyphosis and forward head posture on cervical range of motion in older adults. Man Ther. 2013 Feb 1;18(1):65–71.
- Joshi S, Balthillaya G, Raghava Neelapala Y V. Thoracic posture and mobility in mechanical neck pain population: A review of the literature. Asian Spine J. 2019;13(5):849–60.
- Wang DM, Li C, Hatchard N, Chang Chien GC, Alm J. Lower trapezius muscle function in people with and without shoulder and neckpain: a systematic review. J Osteopath Med. 2023 Jan;123(2):73–89.
- Park S-H, Lee M-M. Effects of Lower Trapezius Strengthening Exercises on Pain, Dysfunction, PostureAlignment, Muscle Thickness and Contraction Rate in Patients with Neck Pain; Randomized Controlled Trial. Med Sci Monit Int Med J Exp Clin Res. 2020 Mar;26:e920208.
- Bayattork M, Seidi F, Minoonejad H, Andersen LL, Page P. The effectiveness of a comprehensive corrective exercises program and subsequentdetraining on alignment, muscle activation, and movement pattern in men with upper crossed syndrome: protocol for a parallel-group randomized controlled trial. Trials. 2020 Mar;21(1):255.
- Park K-N, Jung D-Y, Kim S-H. Trapezius and serratus anterior muscle strength in violinists with unilateralneck pain. J Back Musculoskelet Rehabil. 2020;33(4):631–6.
- Ghaderi F, Javanshir K, Jafarabadi MA, Moghadam AN, Arab AM. Chronic neck pain and muscle activation characteristics of the shoulder complex. J Bodyw Mov Ther. 2019 Oct;23(4):913–7.
- Petersen SM, Domino NA, Cook CE. Scapulothoracic muscle strength in individuals with neck pain. J Back Musculoskelet Rehabil. 2016 Aug;29(3):549–55.
- Leong HT, Tsui SSM, Ng GY-F, Fu SN. Reduction of the subacromial space in athletes with and without rotator cufftendinopathy and its association with the strength of scapular muscles. J Sci Med Sport. 2016 Dec;19(12):970–4.
- Zakharova-Luneva E, Jull G, Johnston V, O’Leary S. Altered trapezius muscle behavior in individuals with neck pain and clinicalsigns of scapular dysfunction. J Manipulative Physiol Ther. 2012 Jun;35(5):346–53.
- Helgadottir H, Kristjansson E, Einarsson E, Karduna A, Jonsson HJ. Altered activity of the serratus anterior during unilateral arm elevation inpatients with cervical disorders. J Electromyogr Kinesiol Off J Int Soc Electrophysiol Kinesiol. 2011 Dec;21(6):947–53.
- Malmström EM, Olsson J, Baldetorp J, Fransson PA. A slouched body posture decreases arm mobility and changes muscle recruitment in the neck and shoulder region. Eur J Appl Physiol. 2015 Oct 1;115(12):2491–503.
- Hlavenka TM, Christner VFK, Gregory DE. Neck posture during lifting and its effect on trunk muscle activation and lumbar spine posture. Appl Ergon. 2017 Jul 1;62:28–33.
- Sánchez-González MC, Gutiérrez-Sánchez E, Sánchez-González J-M, Rebollo-Salas M, Ruiz-Molinero C, Jiménez-Rejano JJ, et al. Visual system disorders and musculoskeletal neck complaints: a systematic reviewand meta-analysis. Ann N Y Acad Sci. 2019 Dec;1457(1):26–40.
- Mowatt L, Gordon C, Santosh ABR, Jones T. Computer vision syndrome and ergonomic practices among undergraduate universitystudents. Int J Clin Pract. 2018 Jan;72(1).
- Treleaven J, Takasaki H. Characteristics of visual disturbances reported by subjects with neck pain. Man Ther. 2014 Jun;19(3):203–7.
- Treleaven J. Dizziness, Unsteadiness, Visual Disturbances, and Sensorimotor Control inTraumatic Neck Pain. J Orthop Sports Phys Ther. 2017 Jul;47(7):492–502.
- Domkin D, Forsman M, Richter HO. Ciliary muscle contraction force and trapezius muscle activity during manualtracking of a moving visual target. J Electromyogr Kinesiol Off J Int Soc Electrophysiol Kinesiol. 2016 Jun;28:193–8.
- Sánchez-González MC, Pérez-Cabezas V, López-Izquierdo I, Gutiérrez-Sánchez E, Ruiz-Molinero C, Rebollo-Salas M, et al. Is it possible to relate accommodative visual dysfunctions to neck pain? Ann N Y Acad Sci. 2018 Jun;1421(1):62–72.
- Gordon SJ, Grimmer-Somers K. Your pillow may not guarantee a good night’s sleep or symptom-free waking. Physiother Canada. 2011;63(2):183–90.
- Artner J, Cakir B, Spiekermann J-A, Kurz S, Leucht F, Reichel H, et al. Prevalence of sleep deprivation in patients with chronic neck and back pain: aretrospective evaluation of 1016 patients. J Pain Res. 2013;6:1–6.
- Gordon SJ, Grimmer-Somers KA, Trott PH. Pillow use: the behavior of cervical stiffness, headache and scapular/arm pain. J Pain Res. 2010 Aug;3:137–45.
- Gordon SJ, Grimmer-Somers K, Trott P. Pillow use: the behaviour of cervical pain, sleep quality and pillow comfort inside sleepers. Man Ther. 2009 Dec;14(6):671–8.
- Chen H-L, Cai D. Body dimension measurements for pillow design for Taiwanese. Work. 2012;41 Suppl 1:1288–95.
- Radwan A, Fess P, James D, Murphy J, Myers J, Rooney M, et al. Effect of different mattress designs on promoting sleep quality, pain reduction,and spinal alignment in adults with or without back pain; systematic review of controlled trials. Sleep Heal. 2015 Dec;1(4):257–67.
- Chun-Yiu JP, Man-Ha ST, Chak-Lun AF. The effects of pillow designs on neck pain, waking symptoms, neck disability,sleep quality and spinal alignment in adults: A systematic review and meta-analysis. Clin Biomech (Bristol, Avon). 2021 May;85:105353.
- Her J-G, Ko D-H, Woo J-H, Choi Y-E. Development and comparative evaluation of new shapes of pillows. J Phys Ther Sci. 2014 Mar;26(3):377–80.
- Cai D, Chen H-L. Ergonomic approach for pillow concept design. Appl Ergon. 2016 Jan;52:142–50.
- Soal LJ, Bester CM, Shaw BS, Yelverton C. Changes in chronic neck pain following the introduction of a visco-elasticpolyurethane foam pillow and/or chiropractic treatment. Heal SA = SA Gesondheid. 2019;24:1099.
- Sacco ICN, Pereira ILR, Dinato RC, Silva VC, Friso B, Viterbo SF. The effect of pillow height on muscle activity of the neck and mid-upper back andpatient perception of comfort. J Manipulative Physiol Ther. 2015;38(6):375–81.
- Kim HC, Jun HS, Kim JH, Ahn JH, Chang IB, Song JH, et al. The Effect of Different Pillow Heights on the Parameters of Cervicothoracic SpineSegments. Korean J Spine. 2015 Sep;12(3):135–8.
- Hagino C, Boscariol J, Dover L, Letendre R, Wicks M. Before/after study to determine the effectiveness of the align-right cylindricalcervical pillow in reducing chronic neck pain severity. J Manipulative Physiol Ther. 1998 Feb;21(2):89–93.
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja,- neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.
Parengė dr. Dovilė Naruševičiutė