Juostinė pūslelinė: priežastys, simptomai ir gydymas
Kas yra juostinė pūslelinė?
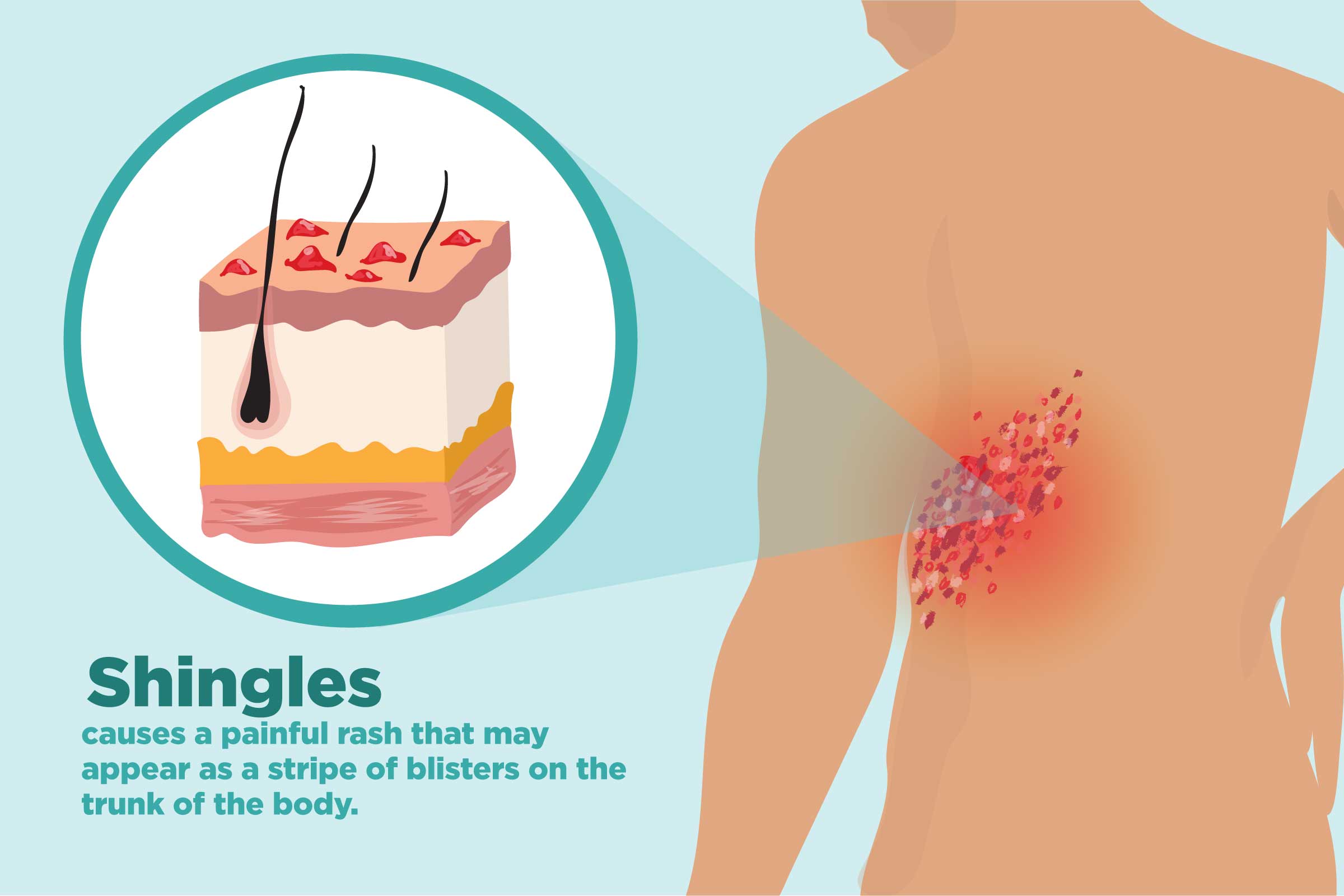
Juostinė pūslelinė, dar vadinama herpes zoster, yra virusinė infekcija, kurią sukelia varicella-zoster virusas (VZV) – tas pats virusas, kuris vaikystėje sukelia vėjaraupius. Po vėjaraupių virusas lieka organizme neaktyvioje būsenoje, dažniausiai nervų ląstelėse šalia stuburo. Tam tikromis sąlygomis, pavyzdžiui, susilpnėjus imuninei sistemai, virusas gali suaktyvėti ir sukelti juostinę pūslelinę. Liga pasireiškia skausmingu bėrimu, dažniausiai vienoje kūno pusėje, sekant nervų eigą, todėl ir vadinama „juostine“.
Juostinė pūslelinė dažniausiai paveikia vyresnius nei 50 metų žmones, tačiau gali pasireikšti ir jaunesniems, ypač tiems, kurių imuninė sistema susilpnėjusi. Nors liga dažnai praeina per kelias savaites, ji gali sukelti rimtas komplikacijas, tokias kaip postherpetinė neuralgija – ilgalaikis nervų skausmas. Šiame straipsnyje aptarsime juostinės pūslelinės priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip valdyti šią būklę ir sumažinti jos poveikį sveikatai.
Juostinės pūslelinės priežastys ir rizikos veiksniai
Juostinė pūslelinė išsivysto, kai organizme esantis varicella-zoster virusas suaktyvėja po pirminės vėjaraupių infekcijos. Virusas „miega“ nervų sistemoje ir gali būti suaktyvintas dėl įvairių veiksnių. Pagrindinės priežastys ir rizikos veiksniai skirstomi į šias kategorijas:
1. Pagrindinės priežastys
- Varicella-zoster viruso suaktyvėjimas: Virusas, sukėlęs vėjaraupius vaikystėje, lieka latentinis nervų ganglijuose. Susilpnėjus imuninei sistemai, jis keliauja nervais į odą, sukeldamas bėrimą ir skausmą.
- Imuninės sistemos susilpnėjimas: Virusas dažniau suaktyvėja, kai organizmo gynybinės funkcijos nusilpsta dėl amžiaus, ligų ar gydymo.
- Provokuojantys veiksniai: Stresas, trauma, karščiavimas ar kitos infekcijos gali paskatinti viruso reaktyvaciją.
2. Rizikos veiksniai
Rizikos veiksniai, didinantys juostinės pūslelinės išsivystymo tikimybę:
- Amžius: Rizika žymiai padidėja nuo 50 metų, nes imuninė sistema silpnėja su amžiumi.
- Imunodeficitinės būklės: ŽIV/AIDS, vėžys, chemoterapija, organų transplantacija ar ilgalaikis kortikosteroidų vartojimas didina riziką.
- Lėtinės ligos: Cukrinis diabetas, lėtinė obstrukcinė plaučių liga ar autoimuninės ligos silpnina imuninę sistemą.
- Stresas: Emocinis ar fizinis stresas gali paskatinti viruso suaktyvėjimą.
- Trauma ar chirurgija: Vietinis nervų pažeidimas gali išprovokuoti bėrimą toje srityje.
- Ankstesnė vėjaraupių infekcija: Beveik visi juostinės pūslelinės atvejai pasitaiko tiems, kurie vaikystėje sirgo vėjaraupiais.
- Nevakcinacija: Neskiepyti asmenys turi didesnę riziką susirgti vėjaraupiais ar vėliau juostine pūsleline.
Juostinės pūslelinės simptomai
Juostinės pūslelinės simptomai dažniausiai pasireiškia vienoje kūno pusėje, sekant nervo eigą, ir gali būti suskirstyti į kelias stadijas:
- Prodrominė stadija (prieš bėrimą):
- Deginantis, dilgčiojantis ar stiprus skausmas tam tikroje srityje, dažnai krūtinėje, nugaroje ar veide.
- Jautrumas prisilietimui paveiktoje zonoje.
- Bendras silpnumas, galvos skausmas ar lengvas karščiavimas.
- Bėrimo stadija:
- Raudonos dėmės, kurios per kelias dienas virsta skysčiu užpildytomis pūslelėmis.
- Pūslelės dažniausiai išsidėsto juosta ar juostele vienoje kūno pusėje, dažnai aplink liemenį ar veidą.
- Niežėjimas, skausmas ar deginimo pojūtis bėrimo vietoje.
- Gijimo stadija:
- Pūslelės suyra, virsta opelėmis, o vėliau padengiamos šašais.
- Bėrimas paprastai užgyja per 2–4 savaites.
- Skausmas gali išlikti net po bėrimo išnykimo (postherpetinė neuralgija).
- Kiti simptomai:
- Karščiavimas, šaltkrėtis ar raumenų skausmai (rečiau).
- Jautrumas šviesai ar regos sutrikimai, jei bėrimas paveikia veidą ar akis.
Simptomų sunkumas skiriasi: kai kuriems pacientams pasireiškia tik lengvas bėrimas, o kitiems – stiprus skausmas, kuris trukdo kasdienei veiklai. Jei bėrimas atsiranda šalia akių ar kaktos, būtina skubi gydytojo konsultacija, nes tai gali sukelti regos komplikacijas.
Kaip diagnozuojama juostinė pūslelinė?
Juostinė pūslelinė dažniausiai diagnozuojama remiantis klinikiniais simptomais, tačiau kartais atliekami papildomi tyrimai, siekiant patvirtinti diagnozę:
- Klinikinis įvertinimas: Gydytojas apžiūri bėrimą, atkreipdamas dėmesį į jo juostinį išsidėstymą ir vienpusę lokalizaciją.
- Anamnezės rinkimas: Klausiama apie buvusią vėjaraupių infekciją, imuninės sistemos būklę ir neseniai patirtą stresą ar ligas.
- PGR (polimerazės grandininė reakcija): Labai tikslus tyrimas, aptinkantis VZV DNR pūslelių skystyje ar kraujyje.
- Viruso kultūros tyrimas: Imamas tepinėlis iš pūslelės, tačiau rezultatai užtrunka ilgiau.
- Kraujo tyrimai: Nustato antikūnus prieš VZV, patvirtinančius infekciją.
- Tzanck testas: Retai naudojamas, bet gali parodyti herpes virusams būdingas ląsteles tepinėlyje.
Diagnozė dažnai yra akivaizdi dėl būdingo bėrimo, tačiau tyrimai svarbūs netipiniams atvejams ar imunodeficito pacientams, kur simptomai gali būti neįprasti.
Gydymas: kaip valdyti juostinę pūslelinę?
Juostinės pūslelinės gydymas siekia sumažinti simptomų sunkumą, pagreitinti gijimą ir užkirsti kelią komplikacijoms. Kadangi viruso visiškai pašalinti iš organizmo neįmanoma, gydymas orientuotas į viruso slopinimą ir simptomų palengvinimą.
1. Medikamentinis gydymas
Antivirusiniai vaistai yra pagrindinis gydymo metodas:
- Antivirusiniai vaistai:
- Acikloviras, valacikloviras ar famcikloviras: Efektyviausi, jei pradedami vartoti per pirmas 72 valandas nuo bėrimo atsiradimo.
- Mažina bėrimo trukmę, skausmo intensyvumą ir komplikacijų riziką.
- Sunkiems atvejams gali būti skiriami intraveniniai vaistai.
- Skausmo malšinimas:
- Nesteroidiniai vaistai nuo uždegimo (NVNU), pvz., ibuprofenas, lengvam skausmui.
- Stipresni analgetikai, tokie kaip opioidai, esant intensyviam skausmui.
- Gabapentinoidai (gabapentinas, pregabalinas) ar tricikliai antidepresantai (amitriptilinas) skiriami neuropatiniam skausmui, įskaitant postherpetinę neuralgiją.
- Kortikosteroidai: Kartais skiriami kartu su antivirusiniais vaistais, siekiant sumažinti uždegimą ir skausmą, tačiau naudojami atsargiai dėl šalutinio poveikio.
2. Simptominis gydymas
Simptomų palengvinimui taikomos šios priemonės:
- Vietinis gydymas: Drėkinamieji kremai.
- Higiena: Laikykite bėrimo vietą švarią ir sausą, kad išvengtumėte antrinės bakterinės infekcijos.
- Šalti kompresai: Mažina deginimo pojūtį ir uždegimą.
- Poilsis: Pakankamas miegas ir streso vengimas padeda organizmui kovoti su infekcija.
3. Specifinės priemonės
Esant komplikacijoms ar rizikos grupėms:
- Akių pažeidimai: Jei bėrimas yra šalia akių, oftalmologas gali skirti antivirusinius lašus ar tepalus, siekiant užkirsti kelią herpes zoster oftalmicus.
- Pacientai turintys imunodeficitą: Gydymas dažnai ilgesnis ir intensyvesnis, kartais reikalaujantis hospitalizacijos.
- Postherpetinė neuralgija: Ilgalaikis skausmo gydymas gali apimti nervų blokadas ar fizioterapiją.
Juostinės pūslelinės komplikacijos
Nors dauguma pacientų pasveiksta be ilgalaikių pasekmių, juostinė pūslelinė gali sukelti šias komplikacijas:
- Postherpetinė neuralgija (PHN): Ilgalaikis nervų skausmas, trunkantis mėnesius ar metus po bėrimo išnykimo. Dažnesnė vyresniems pacientams.
- Antrinė bakterinė infekcija: Dėl pūslelių draskymo gali išsivystyti odos infekcija.
- Akių pažeidimai: Bėrimas šalia akių gali sukelti ragenos uždegimą, randus ar net regos netekimą.
- Neurologinės komplikacijos: Retais atvejais virusas gali sukelti encefalitą, meningitą ar veido paralyžių (Ramsay Hunt sindromą).
- Plitimas kitiems: Asmenys, nesirgę vėjaraupiais ar neskiepyti, gali užsikrėsti VZV nuo juostinės pūslelinės bėrimo, sukeldami vėjaraupius.
Juostinės pūslelinės prevencija
Juostinės pūslelinės galima išvengti arba sumažinti jos riziką laikantis šių priemonių:
- Vakcinacija:
- Juostinės pūslelinės vakcina (pvz., Shingrix): Rekomenduojama vyresniems nei 50 metų asmenims, net jei jie jau sirgo juostine pūsleline.
- Vėjaraupių vakcina: Sumažina vėjaraupių riziką vaikams, taip užkirsdama kelią būsimai juostinei pūslelinei.
- Imuninės sistemos stiprinimas: Sveika mityba, reguliarus fizinis aktyvumas ir pakankamas miegas padeda palaikyti imuninę sistemą.
- Streso valdymas: Atsipalaidavimo technikos, tokios kaip meditacija ar joga, mažina viruso suaktyvėjimo riziką.
- Kontakto vengimas: Sergant juostine pūsleline, uždenkite bėrimą ir venkite kontakto su neskiepytais ar nesirgusiais vėjaraupiais asmenimis, ypač kūdikiais ar nėščiomis moterimis.
- Reguliarūs sveikatos patikrinimai: Ypač svarbu imunodeficito ar lėtinių ligų turintiems asmenims.
Kada kreiptis į gydytoją?
Nedelsdami kreipkitės į gydytoją, jei:
- Pastebite skausmingą bėrimą, ypač jei jis yra vienoje kūno pusėje ar šalia akių.
- Jaučiate stiprų skausmą, kuris trukdo kasdienei veiklai.
- Bėrimas plinta, tampa užkrėstas (paraudimas, pūliai) ar negerėja per savaitę.
- Atsiranda regos sutrikimai, galvos skausmas ar sumišimas, galintys rodyti neurologines komplikacijas.
- Turite imunodeficitą ar esate vyresnis nei 50 metų, nes komplikacijų rizika didesnė.
Juostinės pūslelinės poveikis kasdieniam gyvenimui
Juostinė pūslelinė gali žymiai paveikti gyvenimo kokybę, ypač dėl stipraus skausmo ir diskomforto. Bėrimas ir skausmas gali riboti judesius, trukdyti miegui ar apsunkinti kasdienę veiklą, pvz., apsirengimą ar maudymąsi. Postherpetinė neuralgija, kuri pasitaiko apie 10–20 % pacientų, gali sukelti ilgalaikį skausmą, depresiją ar nerimą, ypač vyresniems žmonėms. Socialinis poveikis taip pat reikšmingas, nes pacientai gali vengti bendravimo dėl bėrimo ar baimės užkrėsti kitus.
Norint susidoroti su šia būkle, svarbu laikytis gydytojo rekomendacijų, vartoti paskirtus vaistus ir rūpintis emocine sveikata. Paramos grupės ar psichologinė pagalba gali padėti įveikti skausmo ar ligos keliamą stresą. Palaipsniui grįžtant prie įprastos veiklos ir taikant prevencines priemones, galima sumažinti recidyvų riziką ir pagerinti gyvenimo kokybę.
Išvados
Juostinė pūslelinė yra skausminga, tačiau dažnai valdoma virusinė infekcija, kurią sukelia varicella-zoster virusas. Ankstyvas gydymas antivirusiniais vaistais ir simptominės priemonės padeda sumažinti ligos trukmę, palengvinti skausmą ir užkirsti kelią komplikacijoms, tokioms kaip postherpetinė neuralgija ar akių pažeidimai. Vakcinacija, sveikas gyvenimo būdas ir imuninės sistemos stiprinimas yra pagrindiniai prevencijos būdai, ypač vyresniems ar imunodeficito turintiems asmenims. Supratimas apie rizikos veiksnius, simptomus ir gydymo galimybes leidžia pacientams aktyviai rūpintis savo sveikata ir greičiau pasveikti. Bendradarbiavimas su gydytojais ir laiku suteikta pagalba padeda išvengti rimtų pasekmių ir gyventi pilnavertį gyvenimą.
Atsargi rekomendacija
Jei pastebite juostinės pūslelinės požymius, tokius kaip skausmingas bėrimas ar deginantis skausmas vienoje kūno pusėje, nedelsdami konsultuokitės su gydytoju ar dermatologu, kad būtų nustatyta diagnozė ir paskirtas tinkamas gydymas. Venkite savarankiško gydymo, maisto papildų ar alternatyvių metodų naudojimo be specialisto rekomendacijos, nes tai gali būti neefektyvu ar sukelti komplikacijų. Jei svarstote gyvenimo būdo pokyčius, tokius kaip sveikesnė mityba, streso valdymas ar fizinio aktyvumo didinimas, aptarkite šiuos pokyčius su gydytoju, kad jie būtų saugūs ir tinkami jūsų būklei. Taip pat galite apsvarstyti vakcinaciją nuo juostinės pūslelinės, ypač jei esate vyresnis nei 50 metų, tačiau šios priemonės taikymą būtina suderinti su specialistu. Atminkite, kad visi sprendimai, susiję su jūsų sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
- Kas yra juostinė pūslelinė?
- Juostinės pūslelinės priežastys ir rizikos veiksniai
- Juostinės pūslelinės simptomai
- Kaip diagnozuojama juostinė pūslelinė?
- Gydymas: kaip valdyti juostinę pūslelinę?
- Juostinės pūslelinės komplikacijos
- Juostinės pūslelinės prevencija
- Kada kreiptis į gydytoją?
- Juostinės pūslelinės poveikis kasdieniam gyvenimui
- Išvados
- Atsargi rekomendacija
- Related Posts
Antalgija – personalizuotos medicinos namai kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.