Užpakalinio kryžminio raiščio plyšimas
Užpakalinio kryžminio raiščio plyšimas: priežastys, simptomai ir gydymas
Kas yra užpakalinio kryžminio raiščio plyšimas?
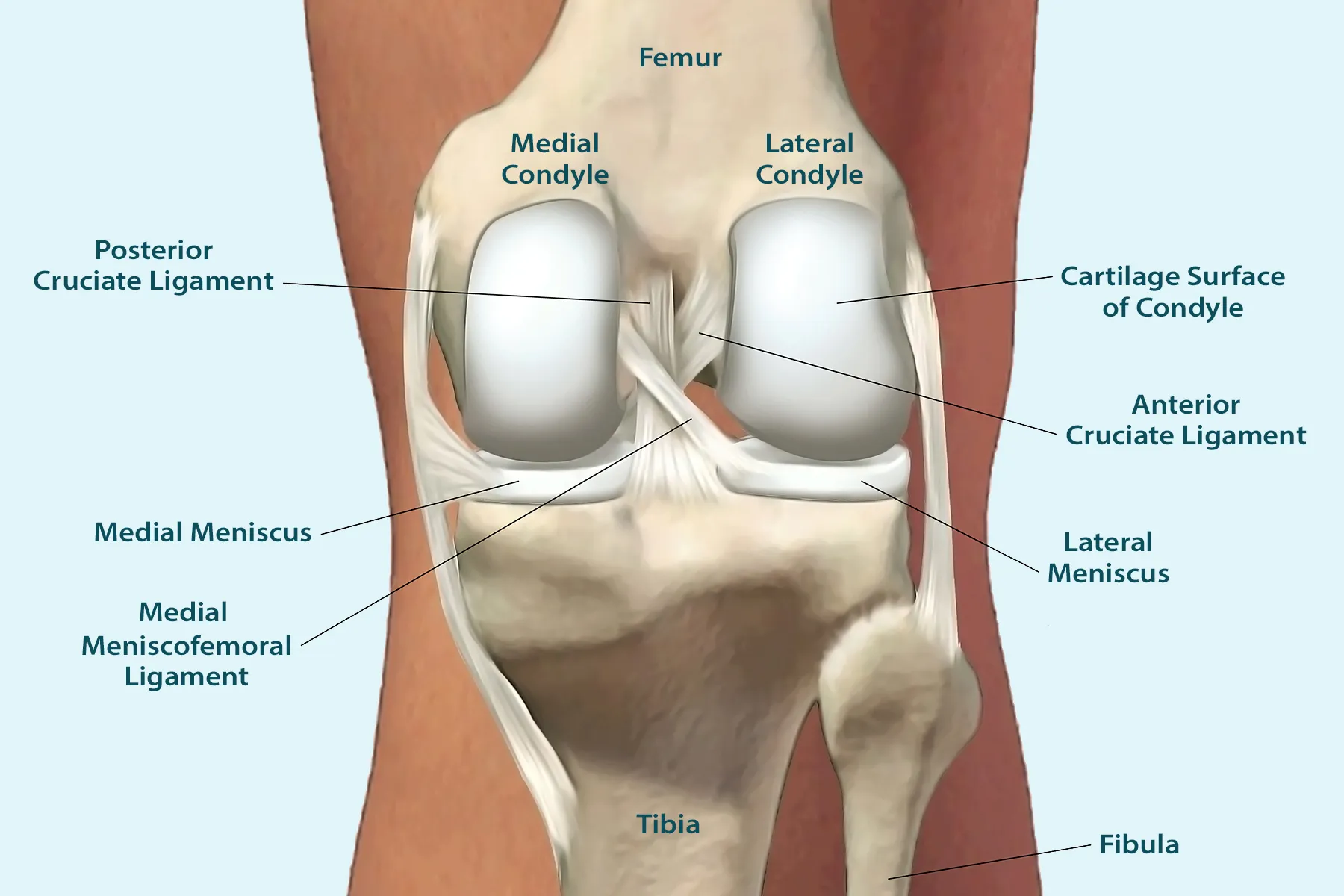
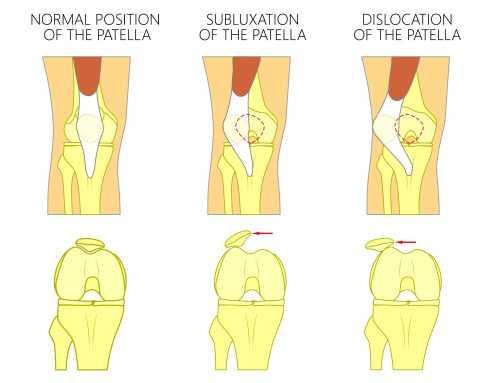
Užpakalinio kryžminio raiščio plyšimas (UKR) yra kelio sąnario trauma, kai plyšta vienas iš pagrindinių kelio raiščių, atsakingų už sąnario stabilumą. Užpakalinis kryžminis raištis, esantis kelio sąnario viduje, jungia šlaunikaulį su blauzdikauliu ir neleidžia blauzdai slysti atgal. UKR plyšimai yra retesni nei priekinių kryžminių raiščių (PKR) plyšimai, tačiau jie gali sukelti reikšmingą kelio nestabilumą, skausmą ir judėjimo ribojimus. Ši trauma dažniausiai įvyksta dėl stipraus tiesioginio smūgio į kelį, pavyzdžiui, autoavarijos metu ar sportuojant.
Nors užpakalinio kryžminio raiščio plyšimas sudaro tik apie 5–20 % visų kelio raiščių traumų, jie gali turėti ilgalaikių pasekmių, jei negydomi, įskaitant sąnario nestabilumą ar ankstyvą artritą. Lietuvoje šios traumos dažniausiai diagnozuojamos sporto medicinos specialistų ar ortopedų, o gydymas priklauso nuo plyšimo sunkumo ir paciento gyvenimo būdo. Šiame straipsnyje aptarsime UKR plyšimo priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevenciją, kad suprastumėte, kaip atpažinti ir valdyti šią būklę.
Užpakalinio kryžminio raiščio plyšimo priežastys ir rizikos veiksniai
Užpakalinio kryžminio raiščio plyšimas dažniausiai įvyksta dėl tiesioginės traumos, tačiau tam tikri veiksniai didina šios traumos tikimybę. Pagrindinės priežastys ir rizikos veiksniai:
1. Pagrindinės priežastys
- Tiesioginis smūgis į kelį: Stiprus smūgis į priekinę blauzdos dalį, pavyzdžiui, autoavarijos metu, kai kelis atsitrenkia į prietaisų skydelį, arba sportuojant, kai žaidėjas gauna smūgį į kelį.
- Kritimas ant sulenkto kelio: Krentant taip, kad kelias yra stipriai sulenktas, užpakalinis kryžminis raištis gali būti pernelyg įtemptas ir plyšti.
- Hiperekstenzija: Per didelis kelio ištiesimas, kai blauzda stumiama atgal, gali pažeisti UKR.
- Kombinuotos traumos: Užpakalinio kryžminio raiščio plyšimas dažnai lydimas kitų kelio struktūrų (meniskų, šoninių raiščių ar priekinių kryžminių raiščių) pažeidimų.
2. Rizikos veiksniai
Veiksniai, didinantys UKR plyšimo tikimybę:
-
- Kontaktinis sportas: Sporto šakos, tokios kaip futbolas, regbis ar krepšinis, kur dažni smūgiai ar kritimai.
- Fizinė veikla: Intensyvus bėgimas, šokinėjimas ar staigūs judesiai, ypač netinkamai treniruojantis.
- Ankstesnės kelio traumos: Buvę raiščių ar meniskų pažeidimai silpnina kelio stabilumą.
- Raumenų disbalansas: Silpni šlaunies ar blauzdos raumenys didina kelio sąnario apkrovą.
- Lytis: Moterys gali būti jautresnės dėl anatominių kelio sąnario skirtumų ir hormoninių veiksnių.
- Netinkama avalynė: Avalynė, kuri nesuteikia pakankamo stabilumo, didina traumų riziką sportuojant.
- Amžius: Nors UKR plyšimai dažnesni jauniems, aktyviems žmonėms, vyresniame amžiuje sąnarių nusidėvėjimas didina komplikacijų riziką.
Užpakalinio kryžminio raiščio plyšimo simptomai
Užpakalinio kryžminio raiščio plyšimas simptomai gali skirtis priklausomai nuo plyšimo laipsnio (dalinis ar pilnas) ir kitų kelio struktūrų pažeidimų. Dažniausi požymiai:
1. Pagrindiniai simptomai
- Skausmas kelyje: Stiprus skausmas kelio sąnaryje iš karto po traumos, kuris gali sumažėti ramybės būsenoje.
- Patinimas: Greitai atsirandantis kelio patinimas dėl kraujavimo į sąnarį (hemartrozė).
- Nestabilumo jausmas: Jausmas, kad kelias „kliba“ ar „slysta“, ypač vaikštant ar keičiant kūno padėtį.
- Judesio ribojimai: Sunku visiškai ištiesti ar sulenkti kelį be skausmo.
2. Kiti simptomai
- Mėlynės: Kraujosruvos aplink kelį ar blauzdą po traumos.
- Traškėjimas: Girdimas pokštelėjimas ar traškėjimas traumos metu.
- Blauzdos poslinkis: Sunkiais atvejais blauzda gali būti pasislinkusi atgal, palyginti su šlaunimi.
- Silpnumas: Sunku remtis koja ar vaikščioti be skausmo.
Simptomai gali būti panašūs į kitų kelio traumų, pvz., menisko pažeidimo ar PKR plyšimo, todėl būtina tiksli diagnostika.
Kaip diagnozuojamas užpakalinio kryžminio raiščio plyšimas?
Užpakalinio kryžminio raiščio plyšimo diagnostika reikalauja klinikinio įvertinimo, klinikinių testų ir vaizdinių tyrimų, kad būtų patvirtintas plyšimas ir įvertintas jo sunkumas. Pagrindiniai metodai:
- Anamnezės rinkimas: Gydytojas klausia apie traumos aplinkybes, simptomų pradžią, kelio nestabilumą ar ankstesnes traumas.
- Fizinis tyrimas:
- Užpakalinio poslinkio testas: Gydytojas stumia blauzdą atgal, tikrindamas UKR stabilumą.
- Lachmano testas: Naudojamas PKR būklei įvertinti, nes dažnai pažeidžiami keli raiščiai.
- Neurologinis tyrimas: Tikrinami nervų ir kraujagyslių pažeidimai, ypač jei yra stiprus patinimas.
- Vaizdiniai tyrimai:
- Rentgenograma: Atliekama, siekiant atmesti kaulų lūžius ar poslinkius.
- Magnetinio rezonanso tomografija (MRT): Auksinis standartas, rodantis raiščio plyšimą, meniskų ar kremzlių pažeidimus.
- Kompiuterinė tomografija (KT): Naudojama, jei įtariami kaulų pažeidimai ar sudėtingos traumos.
- Artroskopija: Retais atvejais atliekama diagnostinė artroskopija, leidžianti tiesiogiai apžiūrėti sąnarį.
Diagnozė ypač svarbi, nes UKR plyšimai dažnai lydimi kitų kelio struktūrų pažeidimų, kurie gali paveikti gydymo strategiją.
Gydymas: kaip valdyti užpakalinio kryžminio raiščio plyšimą?
Užpakalinio kryžminio raiščio plyšimo gydymas priklauso nuo plyšimo laipsnio (dalinis ar pilnas), paciento aktyvumo lygio ir gretutinių traumų. Gydymas gali būti konservatyvus arba chirurginis.
1. Konservatyvus gydymas
Tinka daliniams plyšimams ar mažiau aktyviems pacientams:
- Poilsis ir imobilizacija:
- Kelio įtvaras, laikanti kelį neutralioje padėtyje 4–6 savaites.
- Ramentų naudojimas, siekiant sumažinti krūvį keliui.
- Vaistai:
- Nesteroidiniai vaistai nuo uždegimo (NVNU), pvz., ibuprofenas, skausmui ir patinimui mažinti.
- Analgetikai sunkesniam skausmui valdyti.
- Kineziterapija:
- Pratimai, stiprinantys šlaunies raumenis (ypač keturgalvį raumenį), siekiant atkurti kelio stabilumą.
- Palaipsnis judesių amplitudės atkūrimas po imobilizacijos.
- Propriorecepcijos (balanso) treniruotės, kad būtų išvengta nestabilumo.
- Fizioterapija:
- Ultragarsas, lazeris, elektrostimuliacija ar šalčio terapija patinimui ir skausmui mažinti.
2. Chirurginis gydymas
Skiriamas pilniems plyšimams, ypač jauniems, aktyviems pacientams ar tiems, kuriems yra kelio nestabilumas:
- Artroskopinė rekonstrukcija: Užpakalinio kryžminio raiščio plyšimas atkuriamas naudojant transplantą (dažniausiai iš paciento sausgyslės arba donoro audinio).
- Atvira operacija: Retais atvejais, jei yra daugybinių kelio pažeidimų ar kaulų lūžių.
- Reabilitacija po operacijos: Ilgalaikė kineziterapija (6–12 mėnesių), siekiant atkurti kelio funkciją.
3. Reabilitacija
Tiek po konservatyvaus, tiek po chirurginio gydymo būtina reabilitacija:
- Palaipsnis krūvio didinimas, pradedant lengvais pratimais.
- Raumenų stiprinimas ir koordinacijos lavinimas, siekiant atkurti stabilumą.
- Grįžimas prie sporto ar intensyvios veiklos tik po visiško pasveikimo, dažniausiai po 9–12 mėnesių.
Užpakalinio kryžminio raiščio plyšimo komplikacijos
Negydomas ar netinkamai gydomas Užpakalinio kryžminio raiščio plyšimas gali sukelti šias komplikacijas:
- Lėtinis kelio nestabilumas: Nuolatinis „klibėjimo“ jausmas, ribojantis fizinį aktyvumą.
- Potrauminis artritas: Sąnario kremzlės nusidėvėjimas dėl nestabilumo ar pakartotinių traumų.
- Menisko ar kremzlės pažeidimai: Dėl nestabilumo gali būti pažeistos kitos kelio struktūros.
- Lėtinis skausmas: Nuolatinis diskomfortas kelyje, ypač fizinio krūvio metu.
- Raumenų silpnumas: Ilgalaikis nejudrumas silpnina šlaunies ir blauzdos raumenis.
Užpakalinio kryžminio raiščio plyšimo prevencija
Prevencinės priemonės padeda sumažinti UKR plyšimo riziką:
- Raumenų stiprinimas:
- Reguliarūs pratimai, stiprinantys šlaunies, blauzdos ir sėdmenų raumenis.
- Propriorecepcijos treniruotės, gerinančios kelio stabilumą ir koordinaciją.
- Tinkama technika:
- Sportuojant vengti staigių judesių ar netaisyklingų judesių.
- Tinkamas apšilimas prieš fizinę veiklą.
- Apsauginė įranga: Kelio įtvarai ar apsaugos kontaktinio sporto metu.
- Tinkama avalynė: Batai, užtikrinantys stabilumą ir amortizaciją.
- Palaipsnis krūvio didinimas: Vengti staigaus treniruočių intensyvumo ar trukmės didinimo.
- Traumų prevencija: Saugios aplinkos užtikrinimas sportuojant ar vairuojant, pvz., saugos diržų naudojimas.
Kada kreiptis į gydytoją?
Nedelsdami kreipkitės į gydytoją, jei po traumos pastebite:
- Stiprų kelio skausmą ar patinimą.
- Kelio nestabilumo jausmą ar „klibėjimą“ vaikštant.
- Sunkumus lenkiant ar tiesiant kelį.
- Mėlynes, traškėjimą ar kitus neįprastus simptomus kelyje.
Užpakalinio kryžminio raiščio plyšimo poveikis kasdieniam gyvenimui
Užpakalinio kryžminio raiščio plyšimas gali stipriai paveikti kasdienę veiklą, ypač jei pacientas yra fiziškai aktyvus. Skausmas, patinimas ir nestabilumas riboja gebėjimą vaikščioti, sportuoti ar atlikti paprastas užduotis, tokias kaip lipimas laiptais. Sportininkams trauma gali reikšti ilgalaikį atsigavimą, kartais trunkantį iki metų, o dirbantiems fizinį darbą – laikiną darbingumo praradimą. Lėtinis nestabilumas ar skausmas gali sukelti emocinį stresą, nerimą ar frustraciją, ypač jei reabilitacija užtrunka. Vis dėlto, tinkamas gydymas, kineziterapija ir kantrybė dažniausiai leidžia atkurti kelio funkciją ir grįžti prie įprastos veiklos. Palaikymas iš artimųjų ir specialistų padeda įveikti psichologinius iššūkius.
Išvados
Užpakalinio kryžminio raiščio plyšimas yra rimta, bet gydoma kelio trauma, dažniausiai įvykstanti dėl stipraus smūgio ar kritimo. Ankstyvas simptomų, tokių kaip skausmas, patinimas ar kelio nestabilumas, atpažinimas leidžia laiku kreiptis pagalbos ir išvengti komplikacijų, tokių kaip lėtinis nestabilumas ar artritas. Diagnozė, paremta klinikiniais testais ir MRT, padeda nustatyti plyšimo laipsnį ir pasirinkti tinkamą gydymą – konservatyvų ar chirurginį. Reabilitacija, įskaitant kineziterapiją ir raumenų stiprinimą, yra būtina visiškam pasveikimui. Prevencinės priemonės, tokios kaip tinkama technika, apsauginė įranga ir raumenų stiprinimas, sumažina traumų riziką. Bendradarbiavimas su ortopedu, kineziterapeutu ir kantrybė gydymo metu leidžia grįžti į visavertį gyvenimą be skausmo.
Rekomendacija
Jei po traumos jaučiate kelio skausmą, patinimą, nestabilumą ar sunku judinti koją, nedelsdami kreipkitės į ortopedą ar sporto medicinos specialistą, kad būtų atlikta tiksli diagnostika ir paskirtas gydymas. Ypač skubiai kreipkitės, jei pastebite stiprų patinimą, mėlynes ar kelio „klibėjimą“, nes tai gali reikšti rimtą pažeidimą. Venkite savarankiško gydymo ar bandymų tęsti fizinį krūvį, nes tai gali pabloginti būklę ir sukelti papildomų pažeidimų. Jei svarstote prevencines priemones, tokias kaip raumenų stiprinimas, tinkama avalynė ar apsauginė įranga, aptarkite jas su specialistu, kad jos būtų pritaikytos jūsų situacijai. Reguliariai tikrinkitės, jei esate rizikos grupėje, tačiau visus sprendimus dėl sveikatos priimkite tik po profesionalios konsultacijos.
#Užpakalinio kryžminio raiščio plyšimas
- Kas yra užpakalinio kryžminio raiščio plyšimas?
- Užpakalinio kryžminio raiščio plyšimo priežastys ir rizikos veiksniai
- Užpakalinio kryžminio raiščio plyšimo simptomai
- Kaip diagnozuojamas užpakalinio kryžminio raiščio plyšimas?
- Gydymas: kaip valdyti užpakalinio kryžminio raiščio plyšimą?
- Užpakalinio kryžminio raiščio plyšimo komplikacijos
- Užpakalinio kryžminio raiščio plyšimo prevencija
- Kada kreiptis į gydytoją?
- Užpakalinio kryžminio raiščio plyšimo poveikis kasdieniam gyvenimui
- Išvados
- Rekomendacija
- Related Posts
Antalgija – personalizuotos medicinos namai kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.