Šlapimo pūslės vėžys: priežastys, simptomai ir gydymas
Kas yra šlapimo pūslės vėžys?
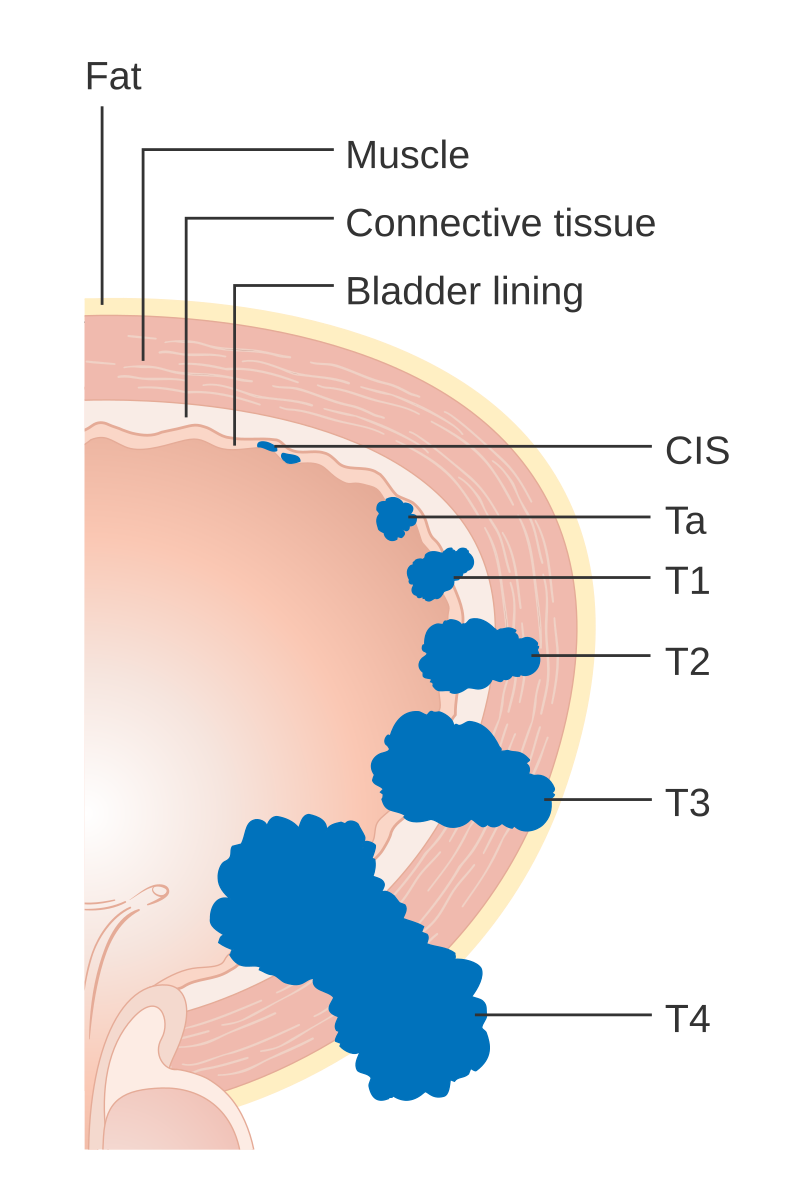
Šlapimo pūslės vėžys yra piktybinis navikas, kuris išsivysto šlapimo pūslės gleivinėje arba gilesniuose audiniuose. Dažniausia forma yra pereinamojo epitelio karcinoma (apie 90 % atvejų), kuri prasideda ląstelėse, išklojančiose pūslės vidinį paviršių. Rečiau pasitaiko plokščialąstelinė karcinoma ar adenokarcinoma. Šlapimo pūslė yra organas, kaupiantis ir šalinantis šlapimą, todėl vėžys gali sutrikdyti šią funkciją ir plisti į aplinkinius audinius ar kitus organus.
Šlapimo pūslės vėžys yra vienas dažnesnių urologinių navikų, dažniau diagnozuojamas vyrams nei moterims (apie 3–4 kartus dažniau) ir paprastai pasitaiko vyresniems nei 55 metų žmonėms. Lietuvoje kasmet nustatoma šimtai naujų atvejų, o ankstyva diagnozė žymiai padidina sėkmingo gydymo galimybes. Šiame straipsnyje aptarsime šlapimo pūslės vėžio priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip atpažinti šią ligą ir rūpintis savo sveikata.
Šlapimo pūslės vėžio priežastys ir rizikos veiksniai
Šlapimo pūslės vėžys išsivysto dėl ląstelių DNR mutacijų, kurios sukelia nekontroliuojamą ląstelių augimą. Nors tikslios priežastys nežinomos, identifikuoti keli pagrindiniai rizikos veiksniai:
1. Pagrindinės priežastys
- Kancerogenų poveikis:
- Cheminės medžiagos, tokios kaip aromatiniai aminai (esantys dažuose, tabake ar pramonėje), kaupiasi šlapime ir dirgina pūslės gleivinę.
- Lėtinis uždegimas:
- Pasikartojančios šlapimo takų infekcijos, šlapimo pūslės akmenys ar ilgalaikis kateterių naudojimas gali predisponuoti vėžį.
- Genetiniai veiksniai:
- Mutacijos genuose, tokiuose kaip FGFR3 ar TP53, siejamos su naviko augimu.
- Paveldimos ligos, pvz., Lynch sindromas, retai didina riziką.
2. Rizikos veiksniai
Rizikos veiksniai skirstomi į modifikuojamus ir nemodifikuojamus:
- Modifikuojami rizikos veiksniai:
- Rūkymas: Tabakas yra pagrindinis rizikos veiksnys, atsakingas už 50 % šlapimo pūslės vėžio atvejų.
- Kontaktas su chemikalais: Darbas dažų, gumos, odos ar tekstilės pramonėje, kur naudojami kancerogenai.
- Netinkama mityba: Mažai vaisių ir daržovių turinti dieta ar nepakankamas skysčių vartojimas.
- Lėtinės infekcijos: Negydomos šlapimo takų infekcijos ar parazitinės infekcijos (pvz., schistosomiazė, dažnesnė tropiniuose regionuose).
- Vaistai ar gydymas: Ilgalaikis ciklofosfamido vartojimas ar ankstesnė dubens radioterapija.
- Nemodifikuojami rizikos veiksniai:
- Lytis: Vyrams rizika didesnė dėl hormoninių skirtumų ar dažnesnio rūkymo.
- Amžius: Dažniausiai diagnozuojama vyresniems nei 55 metų žmonėms.
- Genetika: Šlapimo pūslės vėžys šeimos istorijoje.
- Etninė kilmė: Dažnesnė tarp kaukaziečių nei azijiečių ar afrikiečių.
Šlapimo pūslės vėžio simptomai
Ankstyvoje stadijoje šlapimo pūslės vėžys dažnai sukelia subtilius simptomus, kurie gali būti painiojami su kitomis ligomis, pvz., infekcijomis. Dažniausi požymiai:
- Hematurija: Kraujas šlapime, matomas (rausvas ar raudonas šlapimas) arba mikroskopinis, yra pagrindinis simptomas (apie 80–90 % atvejų).
- Šlapinimosi sutrikimai:
- Dažnas šlapinimasis, skubus noras šlapintis ar deginimo pojūtis šlapinantis (disurija).
- Sunkumas pradedant šlapintis ar silpna šlapimo srovė.
- Apatinės pilvo dalies skausmas: Skausmas ar diskomfortas dubens srityje, ypač pažengusioje stadijoje.
- Nugaros skausmas: Gali atsirasti, jei vėžys plinta į aplinkinius audinius ar limfmazgius.
- Sistemininiai simptomai: Nuovargis, svorio netekimas ar karščiavimas, rodantys pažengusią ligą.
- Metastazių požymiai: Kaulų skausmas, dusulys ar kepenų funkcijos sutrikimai, jei vėžys išplinta į kaulus, plaučius ar kepenis.
Simptomų sunkumas priklauso nuo naviko dydžio, vietos ir stadijos (nuo neinvazinio iki metastazinio).
Kaip diagnozuojamas šlapimo pūslės vėžys?
Šlapimo pūslės vėžys diagnozuojamas remiantis simptomais, anamneze ir tyrimais:
- Fizinis tyrimas: Gydytojas tikrina pilvą ir dubens sritį, vertina bendrą būklę.
- Šlapimo tyrimai:
- Bendras šlapimo tyrimas: Aptinka kraują ar nenormalias ląsteles.
- Šlapimo citologija: Mikroskopinis šlapimo ląstelių tyrimas, ieškant vėžinių ląstelių.
- Naviko žymenys: Testai, tokie kaip NMP22 ar BTA, gali padėti aptikti vėžį, bet nėra specifiški.
- Vaizdiniai tyrimai:
- Ultragarsas: Neinvazinis metodas, aptinkantis pūslės darinius.
- Kompiuterinė tomografija (KT): Rodo naviko dydį, vietą ir išplitimą į limfmazgius ar kitus organus.
- Magnetinio rezonanso tomografija (MRT): Naudojama detalesniam audinių vertinimui.
- Intraveninė urografija: Vertina šlapimo takų struktūrą.
- Cistoskopija:
- Pagrindinis diagnostikos metodas, kai plonas vamzdelis su kamera įvedamas per šlaplę, leidžiantis apžiūrėti pūslės vidų.
- Biopsija atliekama cistoskopijos metu, paimant audinio mėginį naviko tipui ir stadijai nustatyti.
- Kiti tyrimai:
- Krūtinės rentgenograma ar KT, tikrinant plaučių metastazes.
- Kaulų scintigrafija, jei įtariamas išplitimas į kaulus.
Diagnozės tikslas – nustatyti naviko tipą, stadiją (0–IV) ir išplitimo mastą, kad būtų parinktas tinkamas gydymas.
Gydymas: kaip valdomas šlapimo pūslės vėžys?
Šlapimo pūslės vėžys gydomas priklausomai nuo vėžio stadijos, naviko tipo, paciento amžiaus ir bendros sveikatos būklės. Pagrindiniai metodai:
1. Chirurginis gydymas
- Transuretrinė rezekcija (TURBT):
- Naudojama neinvaziniam ar paviršiniam vėžiui pašalinti per šlaplę, naudojant cistoskopą.
- Dažnai derinama su intravezikine terapija.
- Radikali cistektomija:
- Pašalinama visa šlapimo pūslė, aplinkiniai limfmazgiai ir kartais gretimi organai (pvz., prostata vyrams ar gimda moterims).
- Atliekama invaziniam ar pažengusiam vėžiui.
- Po cistektomijos formuojama šlapimo nukreipimo sistema (pvz., ilealinis kanalas ar neobladder).
2. Intravezikinė terapija
- BCG terapija: Imunoterapija, kai į pūslę leidžiama BCG vakcina, skatinanti imuninį atsaką prieš vėžines ląsteles.
- Chemoterapija: Vaistai, tokie kaip mitomicinas-C, tiesiogiai leidžiami į pūslę po TURBT, siekiant sumažinti recidyvo riziką.
3. Sisteminė chemoterapija
- Vaistai, tokie kaip cisplatina, gemcitabinas ar metotreksatas, naudojami metastaziniam ar pažengusiam vėžiui.
- Dažnai derinama su chirurgija ar imunoterapija.
4. Imunoterapija
- Imuninės kontrolės inhibitoriai, pvz., atezolizumabas ar pembrolizumabas, stiprina imuninį atsaką ir naudojami pažengusiam vėžiui.
5. Radioterapija
- Retai naudojama kaip pagrindinis gydymas, bet gali būti derinama su chemoterapija, jei chirurgija neįmanoma.
- Dažniau taikoma simptomams, pvz., kaulų skausmui dėl metastazių, palengvinti.
6. Stebėjimas
- Po gydymo reguliarios cistoskopijos ir vaizdiniai tyrimai, siekiant aptikti recidyvus, ypač paviršinio vėžio atveju.
Šlapimo pūslės vėžio prevencija
Nors ne visi rizikos veiksniai yra kontroliuojami, šios priemonės gali sumažinti šlapimo pūslės vėžio tikimybę:
- Rūkymo metimas: Sumažina kancerogenų poveikį šlapimo pūslei.
- Gausus skysčių vartojimas: Gerti 2–3 l vandens per dieną, skiedžiant šlapime esančius kancerogenus.
- Sveika mityba: Vartoti daugiau vaisių, daržovių (ypač kryžmažiedžių, pvz., brokolių) ir riboti perdirbtą maistą.
- Apsauga darbe: Naudoti apsaugos priemones dirbant su chemikalais (pvz., dažais, tirpikliais).
- Infekcijų gydymas: Laiku gydyti šlapimo takų infekcijas ar pašalinti pūslės akmenis.
- Reguliarūs patikrinimai: Ypač svarbu kai šlapimo pūslės vėžys yra šeimos istorijoje ar dirbant rizikingose pramonės šakose.
Kada kreiptis į gydytoją?
Kreipkitės į gydytoją, jei pastebite:
- Kraują šlapime, net jei jis matomas tik kartą ar yra besimptomis.
- Dažną šlapinimąsi, deginimą šlapinantis ar kitus šlapinimosi sutrikimus, trunkančius ilgiau nei kelias dienas.
- Apatinės pilvo dalies ar nugaros skausmą be aiškios priežasties.
- Neplanuotą svorio netekimą, nuovargį ar karščiavimą.
- Šeimos istoriją su šlapimo pūslės vėžiu ar paveldimomis ligomis.
Skubi pagalba būtina, jei yra stiprus skausmas, nesustabdomas kraujavimas šlapime ar kvėpavimo sunkumai, nes tai gali rodyti komplikacijas ar metastazes.
Šlapimo pūslės vėžio poveikis kasdieniam gyvenimui
Ankstyvos stadijos šlapimo pūslės vėžys dažnai gydomas minimaliai invaziniais metodais, todėl poveikis gyvenimo kokybei gali būti nedidelis. Tačiau pažengusi liga, radikali cistektomija ar chemoterapija gali smarkiai paveikti kasdienę veiklą, sukeldami šlapinimosi pokyčius, nuovargį ar emocinį stresą. Po cistektomijos pacientams gali prireikti mokytis naudotis šlapimo nukreipimo sistemomis, o tai reikalauja adaptacijos. Psichologinė parama, pacientų grupės ar artimųjų įtraukimas padeda susidoroti su liga.
Norint prisitaikyti prie ligos, svarbu bendradarbiauti su urologu, onkologu ar psichologu, laikytis sveiko gyvenimo būdo ir reguliariai tikrintis. Informacijos apie šlapimo pūslės vėžį kaupimas stiprina motyvaciją rūpintis sveikata.
Išvados
Šlapimo pūslės vėžys yra piktybinis navikas, dažniausiai pasitaikantis kaip pereinamojo epitelio karcinoma, sukeliantis kraują šlapime ar šlapinimosi sutrikimus. Rizikos veiksniai apima rūkymą, cheminių medžiagų poveikį ir lėtines infekcijas. Ankstyva diagnozė, naudojant cistoskopiją ir vaizdinius tyrimus, leidžia efektyviai gydyti ligą transuretrine rezekcija, BCG terapija ar, pažengusiais atvejais, cistektomija. Prevencinės priemonės, tokios kaip rūkymo metimas, gausus skysčių vartojimas ir sveika mityba, sumažina riziką. Svarbu nedelsiant kreiptis į gydytoją pastebėjus kraują šlapime ar kitus įtartinus simptomus. Supratimas apie šlapimo pūslės vėžį leidžia žmonėms priimti informuotus sprendimus, rūpintis savo sveikata ir siekti geresnės gyvenimo kokybės.
Atsargi rekomendacija
Jei įtariate šlapimo pūslės vėžį ar pastebite simptomus, tokius kaip kraujas šlapime, šlapinimosi sutrikimai ar apatinės pilvo dalies skausmas, būtina nedelsiant konsultuotis su gydytoju, urologu ar onkologu, kad būtų atlikti tyrimai ir nustatyta diagnozė. Venkite savarankiškai vartoti vaistus, maisto papildus ar taikyti liaudiškas priemones be specialisto rekomendacijos, nes tai gali užmaskuoti simptomus ar atitolinti gydymą. Jei svarstote prevencines priemones, tokius kaip rūkymo metimas, gausus skysčių vartojimas ar sveika mityba, aptarkite šias priemones su gydytoju ar mitybos specialistu, kad jos būtų saugios ir tinkamos jūsų būklei. Taip pat galite apsvarstyti reguliarius šlapimo tyrimus ar cistoskopijas, ypač turint rizikos veiksnių, tačiau šių priemonių taikymą būtina suderinti su specialistu. Atminkite, kad visi sprendimai, susiję su jūsų sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
#šlapimo pūslės vėžys
- Kas yra šlapimo pūslės vėžys?
- Šlapimo pūslės vėžio priežastys ir rizikos veiksniai
- Šlapimo pūslės vėžio simptomai
- Kaip diagnozuojamas šlapimo pūslės vėžys?
- Gydymas: kaip valdomas šlapimo pūslės vėžys?
- Šlapimo pūslės vėžio prevencija
- Kada kreiptis į gydytoją?
- Šlapimo pūslės vėžio poveikis kasdieniam gyvenimui
- Išvados
- Atsargi rekomendacija
- Related Posts
Antalgija – personalizuotos medicinos namai kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.