Giliųjų venų trombozė: priežastys, simptomai ir gydymas
Kas yra giliųjų venų trombozė?
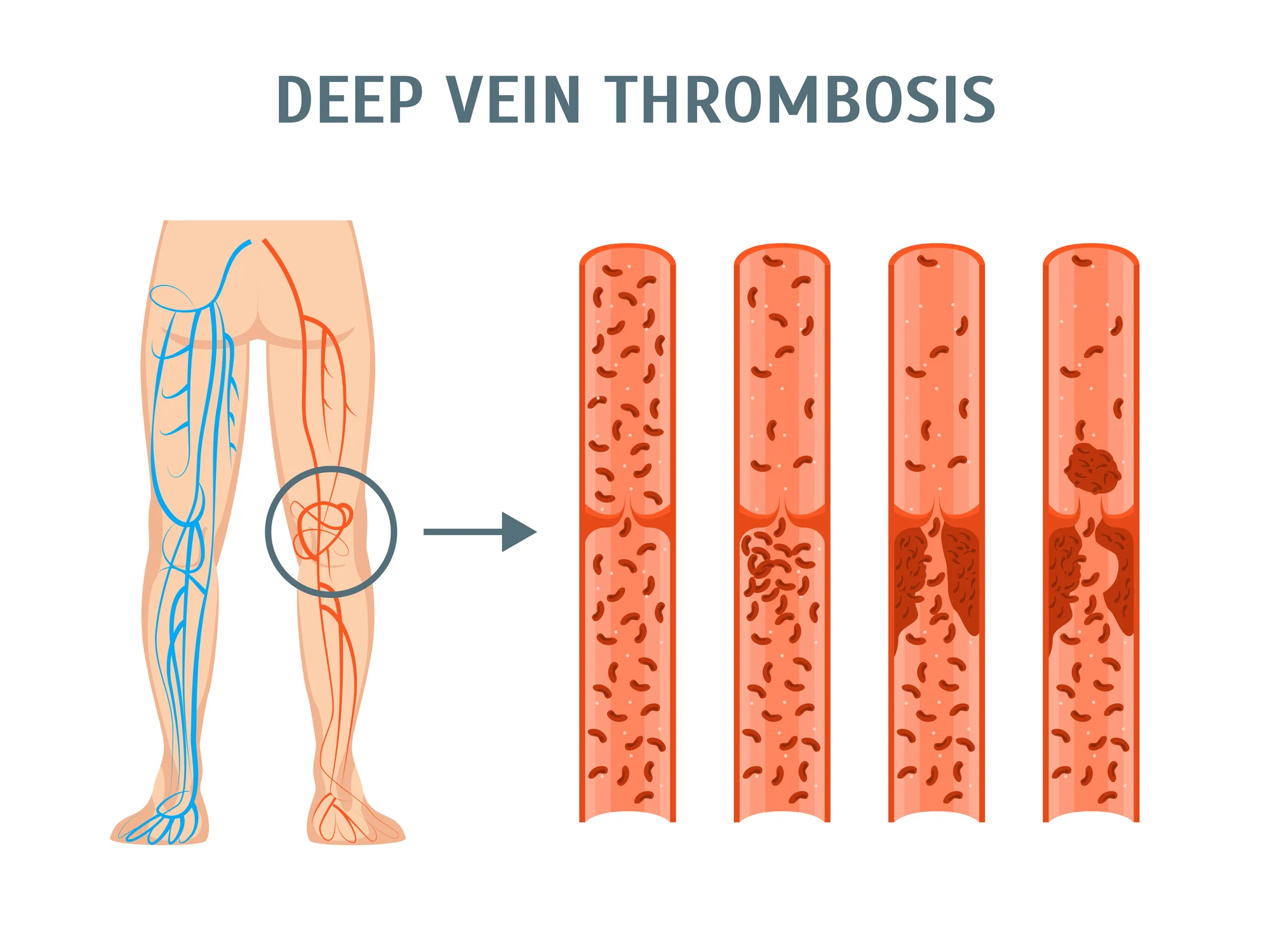
Giliųjų venų trombozė (GVT) yra medicininė būklė, kuriai būdingas kraujo krešulių (trombų) susidarymas giliosiose venose, dažniausiai kojų ar dubens srityje. Šie krešuliai gali sutrikdyti normalią kraujotaką, sukeldami skausmą, patinimą ar kitas komplikacijas. Pavojingiausia giliųjų venų trombozės komplikacija yra plaučių embolija (PE), kai krešulys ar jo dalis atitrūksta ir nukeliauja į plaučių arterijas, blokuodamas kraujotaką ir keldamas grėsmę gyvybei. Giliųjų venų trombozė gali būti ūminė (staigi) arba lėtinė, kai trombozė kartojasi ar palieka ilgalaikius venų pažeidimus.
Pasaulio sveikatos organizacijos (PSO) duomenimis, giliųjų venų trombozė kartu su plaučių embolija (kartu vadinama venų tromboembolija, VTE) kasmet paveikia apie 1–2 žmones iš 1000, o rizika didėja su amžiumi. Lietuvoje tikslūs statistiniai duomenys riboti, tačiau manoma, kad kasmet diagnozuojama tūkstančiai giliųjų venų trombozės atvejų, dažniausiai 40–70 metų amžiaus žmonėms, nors liga gali pasireikšti ir jaunesniems. Negydoma giliųjų venų trombozė kelia rimtą pavojų sveikatai, tačiau šiuolaikiniai diagnostikos metodai, tokie kaip ultragarsas, ir gydymo priemonės, įskaitant antikoaguliantus bei kompresinę terapiją, leidžia efektyviai valdyti ligą. Šiame straipsnyje aptarsime giliųjų venų trombozės priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip atpažinti ir valdyti šią būklę.
Giliųjų venų trombozės priežastys ir rizikos veiksniai
Giliųjų venų trombozė išsivysto dėl trijų pagrindinių veiksnių, vadinamų Virchovo triada: kraujotakos sulėtėjimo (stazės), kraujagyslių sienelės pažeidimo ir hiperkoaguliacijos (padidėjusio kraujo krešėjimo). Pagrindinės priežastys ir rizikos veiksniai skirstomi į šias kategorijas:
1. Pagrindinės priežastys
- Kraujotakos sulėtėjimas: Ilgalaikis nejudrumas, pvz., po operacijų, ilgų kelionių ar gulėjimo lovoje, sulėtina kraujo tekėjimą venose, skatindamas krešulių susidarymą.
- Kraujagyslių pažeidimas: Traumos, chirurginės intervencijos ar venų kateterių naudojimas gali pažeisti venų sieneles, sukeldamas trombozę.
- Hiperkoaguliacija: Padidėjęs kraujo krešėjimas dėl genetinių sutrikimų (pvz., V faktoriaus Leideno mutacija), hormoninių pokyčių ar uždegiminių ligų.
2. Rizikos veiksniai
Veiksniai, didinantys giliųjų venų trombozės riziką:
- Amžius: Rizika didėja vyresniems nei 40 metų žmonėms, ypač nuo 60 metų.
- Ilgalaikis nejudrumas: Pooperacinis laikotarpis, ilgalaikis gulėjimas lovoje, ilgos kelionės lėktuvu ar automobiliu.
- Chirurginės intervencijos: Ypač ortopedinės (pvz., klubo ar kelio sąnario keitimo), pilvo ar onkologinės operacijos.
- Nėštumas ir pogimdyminis laikotarpis: Hormoniniai pokyčiai ir spaudimas į dubens venas didina riziką.
- Hormoninė terapija: Kontraceptikai, pakaitinė hormonų terapija ar tamoksifenas.
- Nutukimas: Padidėjęs kūno svoris spaudžia venas ir skatina uždegimą.
- Genetiniai veiksniai: Paveldimi krešėjimo sutrikimai, tokie kaip V faktoriaus Leideno mutacija ar antitrombino trūkumas.
- Lėtinės ligos: Vėžys, širdies nepakankamumas, uždegiminės žarnyno ligos ar autoimuninės ligos.
- Rūkymas: Pažeidžia kraujagyslių sieneles ir skatina krešėjimą.
- Traumos: Kojų lūžiai ar minkštųjų audinių sužalojimai, pažeidžiantys venas.
- Ankstesnė trombozė: Pasikartojančios giliųjų venų trombozės rizika yra didesnė.
Giliųjų venų trombozės simptomai
Giliųjų venų trombozės simptomai gali būti įvairūs, tačiau apie 50 % atvejų liga yra besimptomė, todėl dažnai diagnozuojama tik išsivysčius komplikacijoms, pvz., plaučių embolijai. Dažniausi simptomai:
1. Vietiniai simptomai
- Vienos kojos (rečiau abiejų) patinimas, dažniausiai blauzdos ar šlaunies srityje.
- Skausmas ar jautrumas kojoje, ypač vaikštant ar spaudžiant blauzdą.
- Odos paraudimas ar šiluma trombo vietoje.
- Paviršinių venų išryškėjimas ar kietėjimas pažeistoje srityje.
2. Sisteminių simptomų
- Nedidelis karščiavimas, susijęs su uždegimu trombo vietoje.
- Bendras silpnumas ar nuovargis.
3. Plaučių embolijos simptomai
- Staigus dusulys ar pasunkėjęs kvėpavimas.
- Krūtinės skausmas, stiprėjantis įkvepiant.
- Greitas širdies plakimas.
- Kraujo atkosėjimas,0.
- Alpimas ar šokas sunkiais atvejais.
Simptomai gali būti nespecifiniai, todėl svarbu atkreipti dėmesį į rizikos veiksnius ir laiku kreiptis į gydytoją.
Kaip diagnozuojama giliųjų venų trombozė?
Giliųjų venų trombozė diagnozuojama remiantis klinikine apžiūra, rizikos veiksnių įvertinimu ir specializuotais tyrimais. Pagrindiniai diagnostikos metodai:
- Anamnezės rinkimas: Gydytojas klausia apie simptomus, rizikos veiksnius (pvz., neseniai atliktas operacijas, keliones, šeimos istoriją) ir ankstesnes trombozes.
- Fizinė apžiūra: Vertinamas kojų patinimas, skausmas, odos spalvos pokyčiai ar paviršinių venų būklė. Naudojamas Homanso testas (skausmas blauzdoje lenkiant pėdą), tačiau jis nėra specifiškas.
- D-dimerai: Kraujo tyrimas, matuojantis krešėjimo produktų lygį. Padidėję D-dimerai rodo galimą trombozę, bet nėra specifiškas rodiklis (gali būti padidėjęs ir dėl kitų priežasčių).
- Duplex ultragarsas: Pagrindinis neinvazinis tyrimas, rodantis kraujo tekėjimą venose ir krešulių buvimą. Tikslumas siekia 95 %.
- Kompiuterinė tomografija (KT) ar magnetinio rezonanso venografija: Naudojami, jei ultragarsas neaiškus ar įtariama dubens venų trombozė.
- Kontrastinė venografija: Retai naudojama invazinė procedūra, kai į venas leidžiamas kontrastas ir atliekamos rentgeno nuotraukos.
- Kraujo tyrimai: Tikrinami krešėjimo rodikliai (pvz., INR, DATL) ar genetiniai žymenys (pvz., V faktoriaus Leideno mutacija), jei įtariami paveldimi sutrikimai.
Ankstyva diagnostika yra esminė, nes leidžia pradėti gydymą ir užkirsti kelią plaučių embolijai.
Gydymas: kaip gydyti giliųjų venų trombozę?
GVT gydymo tikslas – sustabdyti krešulio augimą, užkirsti kelią jo atitrūkimui, sumažinti recidyvų riziką ir palengvinti simptomus. Gydymas priklauso nuo trombozės vietos, rizikos veiksnių ir paciento būklės. Pagrindiniai metodai:
1. Antikoaguliantų terapija
Pagrindinis GVT gydymo metodas:
- Pradinė terapija: Mažos molekulinės masės heparinai (pvz., enoksaparinas) ar fondaparinuksas švirkščiami po oda 5–10 dienų, siekiant greitai sumažinti krešėjimo aktyvumą.
- Ilgalaikė terapija: Geriamieji antikoaguliantai, tokie kaip varfarinas, apiksabanas ar rivaroksabanas, vartojami 3–6 mėnesius ar ilgiau, priklausomai nuo rizikos. Varfarinui reikalingas INR stebėjimas.
- Šalutiniai poveikiai: Kraujavimo rizika (pvz., iš virškinamojo trakto, nosies), todėl būtina reguliari gydytojo priežiūra.
2. Kompresinė terapija
Sumažina patinimą ir apsaugo nuo lėtinio venų nepakankamumo:
- Kompresinės kojinės (20–30 mmHg spaudimas) dėvimos kasdien, ypač pirmuosius metus po GVT.
- Pneumatinė kompresija: Specialūs prietaisai, naudojami ligoninėje nejudriems pacientams.
3. Trombolizinė terapija
Taikoma retais atvejais, esant masyviai trombozei ar plaučių embolijai:
- Vaistai (pvz., alteplazė) švirkščiami į veną ar tiesiogiai į trombą, siekiant jį ištirpdyti.
- Rizika: Didelė kraujavimo tikimybė, todėl skiriama tik jauniems ar sunkios būklės pacientams.
4. Chirurginės ar intervencinės procedūros
Naudojamos, jei antikoaguliantai neveiksmingi ar netinkami:
- Trombektomija: Krešulio pašalinimas chirurginiu būdu, dažniausiai dubens ar šlaunies venose.
- Venų filtro implantacija: Prietaisas, dedamas į apatinę tuščiąją veną, sulaiko krešulius, kad jie nepatektų į plaučius. Naudojamas, jei antikoaguliantai negalimi.
- Kateteriu atliekama trombolizė: Minimaliai invazinė procedūra, kai trombolitikai leidžiami tiesiogiai į trombą.
5. Gyvenimo būdo pokyčiai
Svarbūs gydymui ir prevencijai:
- Fizinis aktyvumas: Reguliarus vaikščiojimas ar lengvi pratimai skatina kraujotaką; vengti ilgalaikio sėdėjimo.
- Hidratacija: Pakankamas skysčių vartojimas mažina kraujo klampumą.
- Svorio kontrolė: Svorio mažinimas sumažina spaudimą į venas.
- Rūkymo metimas: Gerina kraujagyslių sveikatą ir mažina krešėjimo riziką.
6. Komplikacijų gydymas
Papildo pagrindinį gydymą:
- Plaučių embolijos gydymas: Deguonies terapija, antikoaguliantai ar trombolizė.
- Lėtinio venų nepakankamumo valdymas: Kompresinės kojinės, venotonikai ar chirurginės procedūros.
7. Stebėjimas
Reguliarūs kraujo tyrimai (INR, D-dimerai), ultragarso tyrimai ir kraujagyslių chirurgo konsultacijos būtinos, siekiant stebėti gydymo efektyvumą ir recidyvus.
Giliųjų venų trombozės komplikacijos
Negydoma giliųjų venų trombozė gali sukelti rimtas sveikatos problemas:
- Plaučių embolija: Gyvybei pavojinga būklė, sukelianti dusulį, krūtinės skausmą ar šoką.
- Potrombocitinio sindromo (PTS): Lėtinis venų nepakankamumas, pasireiškiantis kojų patinimu, skausmu, odos pokyčiais ar opomis.
- Pasikartojusi trombozė: Padidėjusi rizika tiems, kurie jau sirgo GVT.
- Kraujavimas: Antikoaguliantų šalutinis poveikis, pvz., kraujavimas iš virškinamojo trakto ar į smegenis.
- Lėtiniai simptomai: Nuolatinis kojų skausmas, patinimas ar ribotas judrumas.
Giliųjų venų trombozės prevencija
GVT galima išvengti taikant šias prevencines priemones, ypač rizikos grupėse:
- Fizinis aktyvumas: Reguliarus vaikščiojimas, kojų pratimai ilgų kelionių metu ar po operacijų.
- Kompresinės kojinės: Naudojamos rizikos grupėse (pvz., po operacijų, nėštumo metu).
- Antikoaguliantų profilaktika: Heparinas ar geriamieji antikoaguliantai skiriami po operacijų ar esant aukštai rizikai.
- Hidratacija: Gerti pakankamai skysčių, ypač kelionių metu.
- Sveikas gyvenimo būdas: Svorio kontrolė, rūkymo metimas, subalansuota mityba.
- Rizikos veiksnių valdymas: Kontroliuoti lėtines ligas (pvz., vėžį, širdies nepakankamumą), vengti nereikalingos hormoninės terapijos.
- Reguliarūs patikrinimai: Kraujagyslių chirurgo konsultacijos, ypač turint šeimos anamnezę ar genetinius krešėjimo sutrikimus.
Kada kreiptis į gydytoją?
Nedelsdami kreipkitės į kraujagyslių chirurgą ar šeimos gydytoją, jei pastebite:
- Vienos kojos patinimą, skausmą ar paraudimą, ypač po ilgo nejudrumo ar operacijos.
- Staigų dusulį, krūtinės skausmą ar kraujo atkosėjimą (galimi plaučių embolijos požymiai).
- Karščiavimą ar bendrą silpnumą kartu su kojų simptomais.
- Šeimos istoriją, rodančią tromboembolines ligas ar genetinius krešėjimo sutrikimus.
- Rizikos veiksnius, tokius kaip neseniai atlikta operacija, nėštumas ar ilgalaikis gulėjimas.
Skubios pagalbos (112) kreipkitės, jei jaučiate stiprų krūtinės skausmą, sunkų dusulį ar alpstate.
Giliųjų venų trombozės poveikis kasdieniam gyvenimui
Giliųjų venų trombozė gali turėti reikšmingą poveikį fizinei, emocinei ir socialinei paciento būklei. Ūminiai simptomai, tokie kaip kojų skausmas ar patinimas, riboja judrumą, darbingumą ar kasdienę veiklą, ypač jei reikalingas ilgalaikis gulėjimas ar kompresinių kojinių dėvėjimas. Lėtinis potrombocitinio sindromo poveikis, pvz., nuolatinis patinimas ar opos, gali sumažinti gyvenimo kokybę ir reikalauti nuolatinės priežiūros. Psichologiškai giliųjų venų trombozė kelia nerimą dėl plaučių embolijos ar recidyvų rizikos, ypač tiems, kurie turi genetinius rizikos veiksnius ar lėtines ligas. Socialinė izoliacija gali atsirasti dėl riboto judrumo ar baimės keliauti. Vis dėlto tinkamas gydymas, įskaitant antikoaguliantus, kompresinę terapiją ir gyvenimo būdo pokyčius, leidžia daugumai pacientų atgauti normalų gyvenimo ritmą. Psichologinė pagalba, paramos grupės ir artimųjų palaikymas padeda įveikti emocinius iššūkius, o reguliari kraujagyslių chirurgo priežiūra užtikrina ilgalaikę sveikatą.
Išvados
Giliųjų venų trombozė yra rimta, tačiau valdoma būklė, kurią galima efektyviai gydyti per ankstyvą diagnostiką, antikoaguliantų terapiją ir prevencines priemones. Supratimas apie simptomus, tokius kaip kojų patinimas, skausmas ar plaučių embolijos požymiai, leidžia laiku kreiptis į specialistą ir užkirsti kelią gyvybei pavojingoms komplikacijoms. Antikoaguliantai, kompresinės kojinės ir, esant būtinybei, intervencinės procedūros yra pagrindiniai gydymo metodai, o gyvenimo būdo pokyčiai, tokie kaip fizinis aktyvumas ir rūkymo metimas, sumažina recidyvų riziką. Ankstyva diagnostika, reguliarus stebėjimas ir bendradarbiavimas su kraujagyslių chirurgu ar hematologu užtikrina geresnę gyvenimo kokybę ir sumažina GVT poveikį. Aktyvus rūpinimasis savo sveikata ir rizikos veiksnių valdymas padeda pacientams įveikti šios ligos keliamus iššūkius.
Rekomendacijos
Jei pastebite giliųjų venų trombozės požymius, tokius kaip vienos kojos patinimas, skausmas, paraudimas ar plaučių embolijos simptomai (dusulys, krūtinės skausmas), nedelsdami kreipkitės į kraujagyslių chirurgą ar šeimos gydytoją, kad būtų atlikti ultragarso ir kraujo tyrimai. Skubios pagalbos (112) kreipkitės, jei jaučiate stiprų krūtinės skausmą, sunkų dusulį ar alpstate, nes tai gali rodyti gyvybei pavojingą plaučių emboliją. Venkite savarankiško gydymo ar simptomų ignoravimo, nes tai gali pagreitinti komplikacijų išsivystymą. Jei turite rizikos veiksnių, tokių kaip neseniai atlikta operacija, ilgalaikis nejudrumas ar šeimos anamnezė, reguliariai tikrinkitės ir aptarkite prevencines priemones, pvz., kompresines kojines ar antikoaguliantų profilaktiką, su gydytoju. Atminkite, kad visi sprendimai, susiję su jūsų sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
#giliųjų venų trombozė
- Kas yra giliųjų venų trombozė?
- Giliųjų venų trombozės priežastys ir rizikos veiksniai
- Giliųjų venų trombozės simptomai
- Kaip diagnozuojama giliųjų venų trombozė?
- Gydymas: kaip gydyti giliųjų venų trombozę?
- Giliųjų venų trombozės komplikacijos
- Giliųjų venų trombozės prevencija
- Kada kreiptis į gydytoją?
- Giliųjų venų trombozės poveikis kasdieniam gyvenimui
- Išvados
- Rekomendacijos
- Related Posts
Antalgija – personalizuotos medicinos namai, kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.