Dislipidemija: priežastys, simptomai ir gydymas
Kas yra dislipidemija?
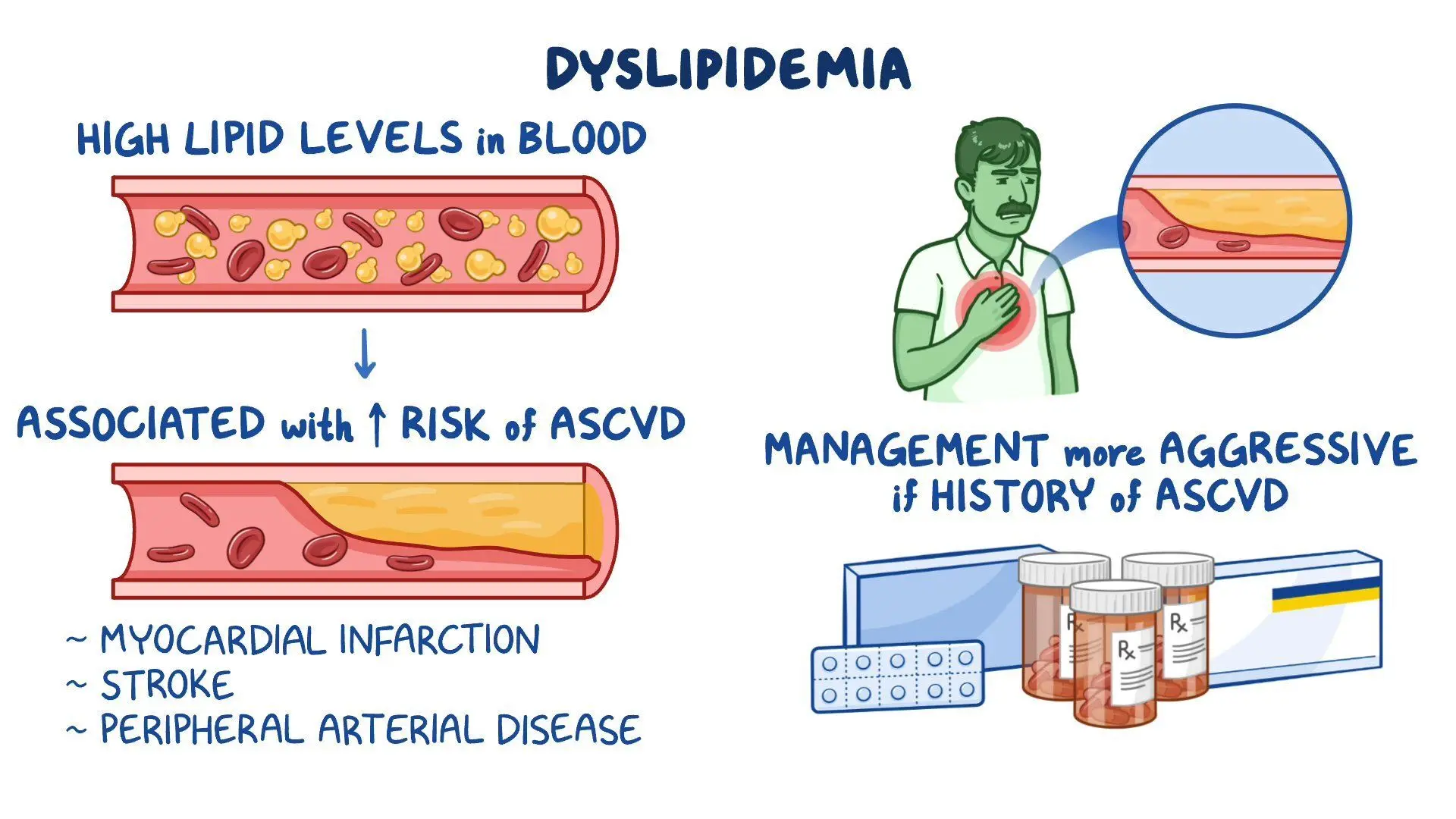
Dislipidemija yra būklė, kuriai būdingas nenormalus lipidų (riebalų) ir lipoproteinų kiekis kraujyje, įskaitant padidėjusį cholesterolio ar trigliceridų lygį, sumažėjusį „gerojo“ cholesterolio (DTL) kiekį arba jų derinį. Lipidai yra būtini organizmo funkcijoms, tačiau jų disbalansas kelia rimtą pavojų širdies ir kraujagyslių sistemai, nes skatina aterosklerozės, širdies priepuolio ar insulto išsivystymą. Dislipidemija dažnai vadinama „tyliąja liga“, nes paprastai nesukelia akivaizdžių simptomų, kol nepasireiškia komplikacijos.
Ši būklė yra labai paplitusi, ypač išsivysčiusiose šalyse, ir siejama su netinkama mityba, sėdimu gyvenimo būdu bei genetiniais veiksniais. Laiku diagnozavus ir valdant dislipidemiją, galima žymiai sumažinti širdies ligų riziką. Šiame straipsnyje aptarsime dislipidemijos priežastis, rizikos veiksnius, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip apsaugoti savo sveikatą.
Dislipidemijos priežastys ir rizikos veiksniai
Dislipidemija gali būti pirminė (paveldima) arba antrinė (sukelta kitų ligų ar gyvenimo būdo veiksnių). Pagrindinės priežastys ir rizikos veiksniai skirstomi į šias kategorijas:
1. Pagrindinės priežastys
- Pirminė dislipidemija: Sukelta genetinių veiksnių, pvz., šeiminė hipercholesterolemija, kai organizmas negali efektyviai pašalinti cholesterolio iš kraujo.
- Antrinė dislipidemija: Sukelta kitų sveikatos būklių ar išorinių veiksnių:
- Ligos: Cukrinis diabetas, hipotireozė, kepenų ar inkstų ligos, metabolinis sindromas.
- Vaistai: Kai kurie vaistai, pvz., kortikosteroidai, diuretikai ar beta blokatoriai, gali keisti lipidų profilį.
- Gyvenimo būdas: Nesveika mityba (daug sočiųjų riebalų ar transriebalų), sėdimas gyvenimo būdas, rūkymas ar per didelis alkoholio vartojimas.
2. Rizikos veiksniai
Rizikos veiksniai skirstomi į modifikuojamus ir nemodifikuojamus:
- Modifikuojami rizikos veiksniai:
- Nesveika mityba: Maistas, turintis daug sočiųjų riebalų, transriebalų ar cukraus, didina „blogojo“ cholesterolio (MTL) ir trigliceridų kiekį.
- Mažas fizinis aktyvumas: Sėdimas gyvenimo būdas mažina DTL cholesterolio lygį.
- Antsvoris ar nutukimas: Ypač pilvinis nutukimas siejamas su lipidų disbalansu.
- Rūkymas: Mažina DTL cholesterolį ir skatina aterosklerozę.
- Per didelis alkoholio vartojimas: Gali padidinti trigliceridų kiekį.
- Nemodifikuojami rizikos veiksniai:
- Amžius: Lipidų disbalansas dažnesnis vyresniems nei 45 metų vyrams ir 55 metų moterims.
- Lytis: Prieš menopauzę moterys turi mažesnę riziką dėl estrogenų apsaugos, tačiau po menopauzės rizika išauga.
- Genetika: Šeimos istorija, susijusi su dislipidemija ar širdies ligomis, padidina riziką.
Dislipidemijos simptomai
Dislipidemija dažniausiai nesukelia tiesioginių simptomų, todėl daugelis žmonių nežino apie šią būklę, kol neatliekami kraujo tyrimai arba nepasireiškia komplikacijos, tokios kaip širdies priepuolis ar insultas. Retais atvejais, ypač esant itin aukštam cholesterolio ar trigliceridų lygiui, gali pasireikšti šie požymiai:
- Ksantomos: Geltoni riebalų dariniai ant odos, dažniausiai aplink akis, alkūnes ar kelius.
- Ksantelazmos: Cholesterolio sankaupos ant vokų.
- Ragenos lankas: Baltas žiedas aplink akies rainelę, dažnai pastebimas jaunesniems nei 45 metų žmonėms su šeimine hipercholesterolemija.
- Pankreatitas: Itin aukštas trigliceridų kiekis gali sukelti ūminį pankreatitą, pasireiškiantį stipriu pilvo skausmu.
Kadangi dislipidemija dažnai yra besimptomė, reguliarūs lipudų profilio (lipidograma) tyrimai yra būtini, ypač turintiems rizikos veiksnių.
Kaip diagnozuojama dislipidemija?
Dislipidemija diagnozuojama atliekant kraujo tyrimą, vadinamą lipidograma, kuris matuoja šiuos rodiklius:
- Bendras cholesterolis: Normalus lygis < 5 mmol/l.
- MTL cholesterolis („blogasis“): <2,6 mmol/l, tačiau tikslinės šio rodiklio vertės nustatomos individualiai įvertinus bendrai širdies ir kraujagyslių ligų riziką.
- DTL cholesterolis („gerasis“): Normalus lygis > 1 mmol/l vyrams ir > 1,2 mmol/l moterims; mažesnis lygis didina širdies ligų riziką.
- Trigliceridai: Normalus lygis < 1,7 mmol/l; didesnis lygis siejamas su metaboliniu sindromu.
Kiti diagnostikos metodai:
- Anamnezės rinkimas: Gydytojas vertina šeimos istoriją, gyvenimo būdą ir kitas ligas.
- Fizinis tyrimas: Ieškoma ksantomų, ksantelazmų ar kitų lipidų sankaupų požymių.
- Papildomi tyrimai: Gliukozės, skydliaukės funkcijos ar kepenų fermentų tyrimai, siekiant nustatyti antrines priežastis.
Rekomenduojama tikrinti lipidų profilį (lipidogramą) kas 4–6 metus suaugusiems nuo 20 metų, dažniau – turintiems rizikos veiksnių.
Gydymas: kaip valdyti dislipidemiją?
Dislipidemijos gydymas orientuotas į lipidų lygio normalizavimą ir širdies bei kraujagyslių ligų rizikos mažinimą. Gydymas apima gyvenimo būdo pokyčius ir, jei reikia, medikamentus.
1. Gyvenimo būdo pokyčiai
Gyvenimo būdo korekcijos yra pagrindinis dislipidemijos valdymo elementas:
- Sveika mityba:
- Mažinkite sočiųjų riebalų (riebi mėsa, sviestas) ir transriebalų (perdirbti maisto produktai) vartojimą.
- Didinkite skaidulų (vaisiai, daržovės, viso grūdo produktai) ir omega-3 riebalų rūgščių (riebi žuvis, linų sėmenys) suvartojimą.
- Ribokite cukrų ir rafinuotus angliavandenius.
- Fizinis aktyvumas: Bent 150 minučių vidutinio intensyvumo aerobikos per savaitę (pvz., vaikščiojimas, bėgiojimas, plaukimas) didina DTL ir mažina MTL bei trigliceridus.
- Svorio kontrolė: Net 5–10 % svorio sumažėjimas gali pagerinti lipidogramos rezultatus.
- Rūkymo metimas: Didina DTL cholesterolį ir mažina širdies ligų riziką.
- Alkoholio ribojimas: Vartokite saikingai, vengdami per didelių dozių.
2. Medikamentinis gydymas
Jei gyvenimo būdo pokyčių nepakanka, skiriami vaistai:
- Statinai: (pvz., atorvastatinas, rozuvastatinas) mažina MTL cholesterolį ir yra pagrindinis pasirinkimas.
- Fibratai: (pvz., fenofibratas) efektyviai mažina trigliceridus.
- Rūgščių sekvestrantai: (pvz., cholestiraminas) suriša cholesterolį žarnyne.
- Niacinas: Didina DTL ir mažina trigliceridus, tačiau rečiau naudojamas dėl šalutinio poveikio.
- PCSK9 inhibitoriai: (pvz., evolokumabas) skiriami sunkiais atvejais, ypač turintiems šeiminę hipercholesterolemiją.
- Omega-3 papildai: Mažina trigliceridus esant labai aukštam jų lygiui.
3. Antrinių priežasčių gydymas
Jei dislipidemiją sukelia kitos ligos (pvz., diabetas ar hipotireozė), būtina jas gydyti, kad lipidų lygis normalizuotųsi.
Dislipidemijos prevencija
Dislipidemijos galima išvengti arba sumažinti jos poveikį laikantis šių rekomendacijų:
- Laikykitės sveikos mitybos, turinčios mažai sočiųjų riebalų ir daug skaidulų.
- Reguliariai mankštinkitės, siekdami išlaikyti normalų svorį.
- Venkite rūkymo ir per didelio alkoholio vartojimo.
- Reguliariai atlikite lipidogramos tyrimą, ypač jei turite šeiminę širdies ligų istoriją.
- Kontroliuokite kitas lėtines ligas, tokias kaip cukrinis diabetas ar hipertenzija.
- Valdykite stresą, nes lėtinis stresas gali neigiamai paveikti lipidų apykaitą.
Kada kreiptis į gydytoją?
Kreipkitės į gydytoją, jei:
- Kraujo tyrimai rodo nenormalius lipidogramos rezultatus.
- Pastebite ksantomas, ksantelazmas ar kitus neįprastus odos pokyčius.
- Jaučiate širdies ligų simptomus, pvz., krūtinės skausmą ar dusulį.
- Turite šeiminę dislipidemijos ar ankstyvų širdies ligų istoriją.
- Patiriate stiprų pilvo skausmą, galintį rodyti pankreatitą dėl aukštų trigliceridų.
Dislipidemijos poveikis kasdieniam gyvenimui
Dislipidemija pati savaime dažnai neturi tiesioginio poveikio kasdienei veiklai, tačiau jos komplikacijos, tokios kaip miokardo infarktas ar insultas, gali smarkiai pakeisti gyvenimo kokybę. Diagnozavus dislipidemiją, pacientams gali tekti keisti mitybos įpročius, didinti fizinį aktyvumą ar vartoti vaistus, kas reikalauja disciplinos ir motyvacijos. Emocinis poveikis, pvz., nerimas dėl širdies ligų rizikos, taip pat gali būti reikšmingas.
Norint prisitaikyti prie šios būklės, svarbu bendradarbiauti su gydytoju, ieškoti dietologo ar trenerio pagalbos ir, jei reikia, psichologinės paramos. Šeimos ir draugų palaikymas padeda lengviau įgyvendinti gyvenimo būdo pokyčius.
Išvados
Dislipidemija yra rimta, tačiau valdoma būklė, kuri, negydoma, kelia pavojų širdies ir kraujagyslių sistemai. Ankstyva diagnozė per reguliarius lipidų profilio (lipidogramą) tyrimus, gyvenimo būdo pokyčiai ir, jei reikia, medikamentinis gydymas gali žymiai sumažinti komplikacijų riziką. Supratimas apie rizikos veiksnius, sveika mityba, fizinis aktyvumas ir rūkymo vengimas yra pagrindiniai žingsniai, siekiant užkirsti kelią dislipidemijai. Aktyvus rūpinimasis savo sveikata ir bendradarbiavimas su gydytojais leidžia išvengti rimtų pasekmių ir gyventi pilnavertį gyvenimą.
Rekomendacijos
Jei įtariate dislipidemiją ar kraujo tyrimai rodo nenormalų lipidų profilį, būtina konsultuotis su gydytoju ar kardiologu, kad būtų sudarytas individualus gydymo planas. Venkite savarankiško vaistų, maisto papildų ar alternatyvių gydymo metodų naudojimo be specialisto rekomendacijos, nes tai gali būti neefektyvu ar net pavojinga. Jei svarstote gyvenimo būdo pokyčius, tokius kaip mitybos koregavimas, fizinio aktyvumo didinimas ar rūkymo metimas, aptarkite šiuos pokyčius su gydytoju, kad jie būtų saugūs ir tinkami jūsų būklei. Taip pat galite apsvarstyti reguliarius lipidų profilio (lipidogramą) tyrimus ar dietologo konsultaciją, tačiau šių priemonių taikymą būtina suderinti su specialistu. Atminkite, kad visi sprendimai, susiję su jūsų sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
Antalgija – personalizuotos medicinos namai kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.