Alkūnės raiščių plyšimas: priežastys, simptomai ir gydymas
1. Kas yra alkūnės raiščių plyšimas?
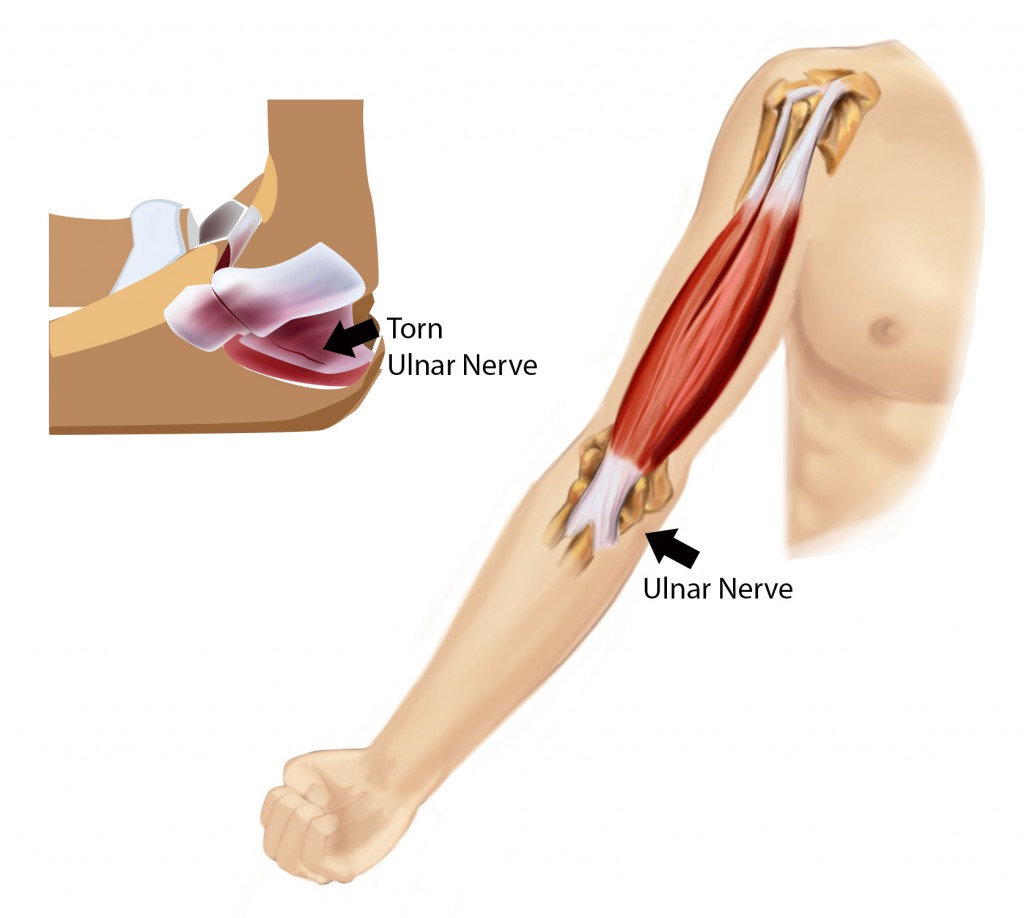
Alkūnės raiščių plyšimas yra trauma, kai vienas ar keli alkūnės sąnario raiščiai, užtikrinantys sąnario stabilumą, yra ištempiami arba visiškai plyšta. Alkūnės sąnarį stabilizuoja trys pagrindiniai raiščiai: medialinis šoninis raištis (medial collateral ligament, MCL), šoninis raištis (lateral collateral ligament, LCL) ir žiedinis raištis (annular ligament), kurie jungia žastikaulį su alkūnkauliu ir stipinkauliu. Plyšimai gali būti daliniai (raištis ištempiamas ar dalinai pažeidžiamas) arba visiški (raištis visiškai atitrūksta), dažniausiai pažeidžiamas medialinis šoninis raištis dėl jo apkrovos metimo ar sukimo judesių metu.
Ši trauma dažna sportininkams, atliekantiems judesius virš galvos (pvz., beisbolininkams, tenisininkams), taip pat žmonėms po kritimų ar tiesioginių smūgių į alkūnę. Alkūnės raiščių plyšimas sukelia skausmą, sąnario nestabilumą ir judesių ribotumą, o negydomas gali lemti lėtinį nestabilumą ar artritą. Šiame straipsnyje aptarsime alkūnės raiščių plyšimo priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip valdyti šią būklę ir atkurti alkūnės funkcionalumą.
2. Alkūnės raiščių plyšimo priežastys ir rizikos veiksniai
Alkūnės raiščių plyšimas dažniausiai įvyksta dėl ūmios traumos arba pasikartojančių mikrotraumų, perkraunančių raiščius. Pagrindinės priežastys ir rizikos veiksniai yra šie:
2.1. Pagrindinės priežastys
- Ūmios traumos: Kritimas ant ištiestos rankos, tiesioginis smūgis į alkūnę ar staigus alkūnės ištempimas (pvz., autoavarijos metu) gali sukelti raiščių plyšimą.
- Pasikartojančios mikrotraumos: Dažni metimo ar sukimo judesiai (pvz., beisbole, tenise ar golfe) sukelia raiščių nusidėvėjimą, ypač MCL, kuris laikui bėgant gali plyšti.
- Alkūnės išnirimas: Sąnario išnirimas dažnai pažeidžia raiščius, ypač LCL ar žiedinį raištį, sukeldamas dalinį ar visišką plyšimą.
- Raumenų disbalansas: Silpni dilbio ar pečių raumenys padidina raiščių apkrovą, didindami plyšimo riziką.
- Anatominiai ypatumai: Individualūs sąnario struktūros skirtumai, pvz., įgimtas raiščių silpnumas, gali padidinti traumų riziką.
- Lėtinės būklės: Uždegiminės ligos, tokios kaip reumatoidinis artritas, silpnina raiščius, didindamos plyšimo riziką.
2.2. Rizikos veiksniai
Rizikos veiksniai skirstomi į modifikuojamus ir nemodifikuojamus:
- Modifikuojami rizikos veiksniai:
- Netinkama sporto technika: Netaisyklingi metimo ar smūgiavimo judesiai (pvz., beisbole ar tenise) perkrauna raiščius.
- Per didelis fizinis krūvis: Intensyvios treniruotės be tinkamo poilsio ar apšilimo didina mikrotraumų riziką.
- Nepakankamas apšilimas: Neparuošti raumenys ir raiščiai prieš fizinę veiklą didina traumų tikimybę.
- Ergonomikos trūkumai: Netinkama darbo vietos padėtis ar pasikartojantys judesiai, spaudžiantys alkūnę, prisideda prie raiščių perkrovos.
- Nemodifikuojami rizikos veiksniai:
- Amžius: Dažnesnis jauniems sportininkams (dėl intensyvaus sporto) ir vyresniems suaugusiesiems (dėl raiščių degeneracijos).
- Lytis: Vyrai gali būti jautresni dėl dažnesnio užsiėmimo sportu ar fizinio darbo.
- Genetika: Įgimtas raiščių silpnumas ar jungiamojo audinio ligos didina plyšimo riziką.
- Ankstesnės traumos: Buvę alkūnės išnirimai ar lūžiai silpnina raiščius, peraugdami į plyšimus.
3. Alkūnės raiščių plyšimo simptomai
Simptomai priklauso nuo plyšimo laipsnio (dalinis ar visiškas) ir paveikto raiščio. Dažniausi požymiai yra šie:
- Skausmas: Ūmus, aštrus skausmas alkūnės vidinėje ar išorinėje pusėje, ypač metimo, sukimo ar spaudimo metu, dažnai sustiprėjantis judinant ranką.
- Sąnario nestabilumas: Jausmas, kad alkūnė „kliba“ ar „iššoka“, ypač visiško plyšimo atveju.
- Judesio ribotumas: Sunkumai lenkiant ar tiesiant alkūnę, ypač atliekant metimo judesius.
- Patinimas ir mėlynės: Patinimas ar kraujosruvos aplink alkūnę, atsirandančios po traumos.
- Traškėjimas ar spragsėjimas: Garsas ar pojūtis traumos metu, rodantis raiščio plyšimą ar sąnario pažeidimą.
- Kiti požymiai: Silpnumas rankoje, dilgčiojimas ar tirpimas (jei pažeisti nervai, pvz., alkūnės nervas), ypač esant sunkiems plyšimams.
Simptomai gali būti ūmūs po traumos arba vystytis pamažu dėl pasikartojančių mikrotraumų, ypač sportininkams.
4. Kaip diagnozuojamas alkūnės raiščių plyšimas?
Alkūnės raiščių plyšimas diagnozuojamas pradedant nuo klinikinio įvertinimo, siekiant patvirtinti raiščio pažeidimą ir atskirti jį nuo kitų alkūnės problemų, tokių kaip kaulų lūžiai ar tendinitas:
- Fizinis tyrimas: Gydytojas tikrina alkūnės stabilumą, judesių amplitudę, skausmo lokalizaciją ir atlieka testus, pvz., valgus (MCL) ar varus (LCL) stresinius testus, vertinančius raiščių vientisumą.
- Anamnezės rinkimas: Klausiama apie traumos aplinkybes, sporto rūšis, pasikartojančius judesius ar ankstesnes alkūnės traumas.
- Vaizdiniai tyrimai:
- Rentgenograma: Naudojama kaulų lūžiams ar išnirimas atmesti.
- Magnetinio rezonanso tomografija (MRT): Detalesnis tyrimas, rodantis raiščių plyšimo laipsnį, minkštųjų audinių pažeidimus ar sąnario nestabilumą.
- Ultragarsas: Neinvazinis tyrimas, naudojamas raiščių būklei ir dinaminiam stabilumui įvertinti.
- Artroskopija: Retais atvejais atliekama diagnostinė procedūra, tiesiogiai įvertinanti sąnario vidines struktūras.
Diagnozė dažnai patvirtinama MRT, kuris tiksliai parodo plyšimo laipsnį ir susijusius pažeidimus, pvz., kremzlės ar nervų traumas.
5. Gydymas: kaip valdomas alkūnės raiščių plyšimas?
Alkūnės raiščių plyšimas gydomas priklausomai nuo plyšimo laipsnio, paciento amžiaus, aktyvumo lygio ir sąnario nestabilumo. Jis skirstomas į konservatyvų ir chirurginį.
5.1. Konservatyvus gydymas
Daliniams plyšimams ar mažiau aktyviems pacientams dažnai taikomas nechirurginis gydymas:
- Poilsis: Laikinas metimo ar kitų apkrovą keliančių judesių apribojimas, siekiant sumažinti raiščių dirginimą.
- Imobilizacija: Alkūnės įtvaras (2–6 savaites), stabilizuojanti sąnarį ir leidžianti raiščiams gyti.
- Skausmo malšinimas: Nereceptiniai vaistai, tokie kaip ibuprofenas ar paracetamolis, mažina skausmą ir uždegimą.
- Šalčio terapija: Naudojama ūmiam skausmui ir patinimui mažinti per pirmąsias 48–72 valandas po traumos.
- Kineziterapija: Specifiniai pratimai stiprina dilbio, pečių ir sukamojo varžčio raumenis, gerina sąnario stabilumą ir judesių amplitudę. Tempimo ir mobilumo pratimai, atkuriantys sąnario funkciją ir mažinantys raiščių apkrovą.
- Trombocitais praturtintos plazmos (PRP) injekcijos: Naujesnis metodas, skatinantis raiščių gijimą, tačiau jo efektyvumas vis dar tiriamas.
5.2. Chirurginis gydymas
Visiški plyšimai, ypač jauniems ar aktyviems asmenims, dažnai reikalauja operacijos:
- Raiščių rekonstrukcija: Pažeistas raištis (dažniausiai MCL) atkuriamas naudojant sausgyslės transplantą (pvz., „Tommy John“ operacija beisbolininkams).
- Raiščių atstatymas: Daliniai plyšimai gali būti susiuvami, jei audinys tinkamas atstatymui.
- Artroskopinė operacija: Minimaliai invazinė procedūra, naudojama smulkiems pažeidimams ar susijusioms sąnario problemoms gydyti.
- Reabilitacija po operacijos: Ilgalaikė kineziterapija (6–12 mėnesių) reikalinga sąnario stabilumui, judesių amplitudei ir raumenų jėgai atkurti.
5.3. Gyvenimo būdo pokyčiai
Gyvenimo būdo korekcijos padeda valdyti simptomus ir užkirsti kelią pasikartojimams:
- Raumenų stiprinimas: Reguliarūs pratimai dilbio, pečių ir sukamojo varžčio raumenims stiprinti, kad sumažėtų raiščių apkrova.
- Sporto technikos korekcija: Taisyklingi metimo ar smūgiavimo judesiai sumažina raiščių perkrovą.
- Ergonomikos gerinimas: Tinkama darbo vietos padėtis, vengiant alkūnės spaudimo ar pasikartojančių judesių.
- Poilsio ir krūvio balansas: Vengti per didelio krūvio ir užtikrinti pakankamą poilsį raiščiams regeneruoti.
6. Alkūnės raiščių plyšimo prevencija
Nors traumų visiškai išvengti neįmanoma, šios priemonės padeda sumažinti riziką:
- Reguliariai stiprinkite dilbio, pečių ir sukamojo varžčio raumenis per subalansuotus jėgos pratimus.
- Venkite netaisyklingų metimo ar smūgiavimo judesių, ypač sportuojant, be tinkamo apšilimo.
- Atlikite dinaminius tempimo pratimus prieš treniruotes, kad paruoštumėte raumenis ir raiščius.
- Laikykitės ergonomikos principų darbe, naudodami alkūnių atramas ar reguliuojamą kėdę.
- Palaipsniui didinkite treniruočių krūvį, vengdami staigių intensyvumo šuolių.
- Reguliariai tikrinkitės pas ortopedą ar kineziterapeutą, ypač jei turite anksčiau buvusių alkūnės problemų ar užsiimate sportu.
7. Kada kreiptis į gydytoją?
Kreipkitės į ortopedą ar kineziterapeutą, jei pastebite šiuos požymius:
- Stiprus skausmas alkūnėje po traumos, lydimas spragsėjimo ar traškėjimo.
- Alkūnės nestabilumas ar jausmas, kad sąnarys „kliba“ ar „iššoka“.
- Patinimas, mėlynės ar judesių ribotumas, trunkantis ilgiau nei kelias dienas.
- Sunkumai atliekant metimo judesius ar laikant daiktus dėl silpnumo.
- Simptomai, nepraeinantys po poilsio ar nereceptinių vaistų vartojimo.
8. Kaip alkūnės raiščių plyšimas paveikia kasdienį gyvenimą?
Alkūnės raiščių plyšimas gali reikšmingai paveikti kasdienę veiklą, ypač tiems, kurių darbas ar pomėgiai reikalauja rankos judesių ar jėgos. Skausmas ir nestabilumas trukdo atlikti paprastas užduotis, tokias kaip daiktų kėlimas, rašymas ar sportavimas. Sportininkams trauma gali reikšti laikiną ar nuolatinį sportinės veiklos apribojimą, ypač jei reikalinga operacija. Negydomas plyšimas gali sukelti lėtinį sąnario nestabilumą, artritą ar ribotą judesių amplitudę, mažinančią gyvenimo kokybę. Psichologinis poveikis, pvz., nerimas dėl traumos ar ribotos funkcijos, taip pat gali būti reikšmingas, ypač aktyviems žmonėms.
Norint prisitaikyti prie šios būklės, būtina bendradarbiauti su ortopedu ar kineziterapeutu, sudarant individualų gydymo ir reabilitacijos planą. Reguliarūs raumenų stiprinimo pratimai, taisyklinga sporto technika ir ergonomikos gerinimas padeda sumažinti simptomų poveikį. Psichologinė pagalba ar konsultacijos gali būti naudingos tiems, kuriems trauma ar reabilitacija sukelia emocinį stresą, padėdama išlaikyti motyvaciją gydymo metu.
9. Išvados
Alkūnės raiščių plyšimas yra trauma, sukelianti skausmą, sąnario nestabilumą ir judesių ribotumą, dažnai dėl ūmios traumos ar pasikartojančių mikrotraumų. Ji dažna sportininkams ar žmonėms, patyrusiems alkūnės traumas. Ankstyva diagnozė, naudojant klinikinį įvertinimą ir MRT, yra esminė siekiant užkirsti kelią komplikacijoms. Konservatyvus gydymas, įskaitant poilsį, įtvarus ir reabilitaciją, paprastai yra efektyvus daliniams plyšimams, tačiau visiški plyšimai dažnai reikalauja operacijos. Prevencinės priemonės, tokios kaip raumenų stiprinimas, taisyklinga sporto technika ir ergonomikos gerinimas, padeda sumažinti riziką ir pasikartojimus. Supratimas apie alkūnės raiščių plyšimą ir jo valdymo galimybes leidžia žmonėms aktyviai rūpintis savo sveikata, sumažinti skausmą ir išlaikyti alkūnės funkcionalumą.
10. Rekomendacijos
Jei patyrėte alkūnės traumą, jaučiate stiprų skausmą, nestabilumą ar ribotus judesius, būtina konsultuotis su ortopedu ar kineziterapeutu, kad būtų nustatyta tiksli priežastis ir sudarytas gydymo planas. Venkite savarankiško intensyvių pratimų, sunkių daiktų kėlimo ar sporto be specialisto rekomendacijos, nes tai gali sustiprinti pažeidimą ar sukelti komplikacijų. Jei svarstote gyvenimo būdo pokyčius, tokius kaip raumenų stiprinimas ar sporto technikos korekcija, aptarkite šiuos pokyčius su specialistu, kad jie būtų saugūs ir tinkami jūsų būklei. Reguliarūs sveikatos patikrinimai ir švelni alkūnės priežiūra gali padėti anksti pastebėti problemas. Atminkite, kad visi sprendimai, susiję su jūsų sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
#alkūnės raiščių plyšimas
- 1. Kas yra alkūnės raiščių plyšimas?
- 2. Alkūnės raiščių plyšimo priežastys ir rizikos veiksniai
- 3. Alkūnės raiščių plyšimo simptomai
- 4. Kaip diagnozuojamas alkūnės raiščių plyšimas?
- 5. Gydymas: kaip valdomas alkūnės raiščių plyšimas?
- 6. Alkūnės raiščių plyšimo prevencija
- 7. Kada kreiptis į gydytoją?
- 8. Kaip alkūnės raiščių plyšimas paveikia kasdienį gyvenimą?
- 9. Išvados
- 10. Rekomendacijos
- Related Posts
Antalgija – personalizuotos medicinos namai, kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.