Preeklampsija: priežastys, simptomai ir gydymas
Kas yra preeklampsija?
Preeklampsija yra rimta medicininė būklė, kuri išsivysto nėštumo metu, dažniausiai po 20-osios savaitės, ir pasireiškia aukštu kraujospūdžiu bei organų funkcijos sutrikimais, dažniausiai kepenų ar inkstų. Ši būklė gali paveikti tiek motiną, tiek vaisių, sukeldama komplikacijas, tokias kaip priešlaikinis gimdymas, placentos atšoka ar net gyvybei pavojingos būklės, tokios kaip eklampsija (traukuliai). Preeklampsija dažniausiai diagnozuojama reguliarių prenatalinių patikrinimų metu, todėl ankstyvas nustatymas yra itin svarbus.
Manoma, kad preeklampsija paveikia apie 5–8 % nėščių moterų visame pasaulyje, o rizika yra didesnė pirmojo nėštumo metu arba moterims, turinčioms tam tikrų rizikos veiksnių. Nors tikslios priežastys nėra visiškai aiškios, preeklampsija siejama su placentos kraujotakos sutrikimais ir imunologiniais veiksniais. Šiame straipsnyje aptarsime preeklampsijos priežastis, simptomus, diagnostikos metodus, gydymo galimybes ir prevencijos būdus, kad suprastumėte, kaip atpažinti šią būklę ir apsaugoti savo bei kūdikio sveikatą.
Preeklamsijos priežastys ir rizikos veiksniai
Tikslios preeklampsijos priežastys nėra visiškai išaiškintos, tačiau manoma, kad ją sukelia placentos vystymosi ar kraujotakos sutrikimai, lemiantys sisteminį uždegimą ir kraujagyslių disfunkciją. Pagrindinės priežastys ir rizikos veiksniai skirstomi į šias kategorijas:
1. Pagrindinės priežastys
- Placentos disfunkcija: Netinkamas placentos kraujagyslių vystymasis sutrikdo kraujo tiekimą į vaisių, sukeldamas motinos organizmo reakciją, įskaitant aukštą kraujospūdį.
- Kraujagyslių endotelio pažeidimas: Preeklampsija siejama su kraujagyslių vidinio sluoksnio disfunkcija, dėl kurios kraujagyslės susiaurėja ir padidėja kraujospūdis.
- Imunologiniai veiksniai: Motinos imuninės sistemos netinkama reakcija į vaisiaus ar placentos audinius gali prisidėti prie uždegimo ir preeklampsijos išsivystymo.
- Genetiniai veiksniai: Šeimos istorija, susijusi su preeklampsija, rodo genetinį polinkį į šią būklę.
- Angiogeninių veiksnių disbalansas: Baltymų, reguliuojančių kraujagyslių augimą (pvz., sFlt-1 ir PlGF), pusiausvyros sutrikimas prisideda prie kraujagyslių pažeidimo.
2. Rizikos veiksniai
Rizikos veiksniai, didinantys preeklampsijos išsivystymo tikimybę:
- Pirmasis nėštumas: Moterys, kurios laukiasi pirmą kartą, turi didesnę riziką.
- Ankstesnė preeklampsija: Moterys, sirgusios preeklampsija ankstesnio nėštumo metu, turi didesnę pasikartojimo riziką.
- Lėtinė hipertenzija: Aukštas kraujospūdis prieš nėštumą ar jo pradžioje.
- Amžius: Rizika didesnė jaunesnėms nei 20 ar vyresnėms nei 35 metų moterims.
- Nutukimas: Kūno masės indeksas (KMI) > 30 padidina preeklampsijos riziką.
- Daugiavaisis nėštumas: Dvynių ar trynių laukimasis didina placentos apkrovą ir riziką.
- Lėtinės ligos: Cukrinis diabetas, inkstų ligos, autoimuninės ligos (pvz., vilkligė) ar trombofilijos.
- Šeimos istorija: Preeklampsija motinos ar sesers nėštumo metu padidina riziką.
- Etninė kilmė: Kai kurios grupės, pvz., afrikiečių kilmės moterys, turi didesnę riziką.
- In vitro apvaisinimas (IVF): Dirbtinis apvaisinimas siejamas su šiek tiek didesne preeklampsijos rizika.
- Ilgas intervalas tarp nėštumų: Daugiau nei 10 metų tarp nėštumų gali padidinti riziką.
Preeklamsijos simptomai
Preeklampsija gali išsivystyti be akivaizdžių simptomų, todėl reguliarūs prenataliniai patikrinimai yra būtini. Kai simptomai pasireiškia, jie gali būti įvairūs ir signalizuoti sunkėjančią būklę. Dažniausi požymiai:
- Aukštas kraujospūdis: Kraujospūdis ≥ 140/90 mmHg, matuojamas bent du kartus su kelių valandų intervalu.
- Baltymai šlapime (proteinurija): Nustatoma šlapimo tyrimu, rodančiu inkstų funkcijos sutrikimą.
- Patintimas (edema): Ypač veido, rankų ar kojų tinimas, kuris neišnyksta ilsintis.
- Galvos skausmas: Stiprus, nuolatinis galvos skausmas, nepalengvėjantis vartojant įprastus vaistus.
- Regos sutrikimai: Miglotas matymas, šviesos blyksniai ar laikinas regos praradimas.
- Skausmas viršutinėje pilvo dalyje: Dažnai dešinėje pusėje, po šonkauliais, rodantis kepenų pažeidimą.
- Pykinimas ar vėmimas: Ypač antrajame ar trečiajame trimestre, nesusiję su įprastu rytiniu pykinimu.
- Dusulys: Dėl plaučių skysčių kaupimosi ar sumažėjusio deguonies kiekio
- Sumažėjęs šlapimo išsiskyrimas: Rodo inkstų funkcijos sutrikimą.
- Staigus svorio padidėjimas: Dėl skysčių susilaikymo, dažnai > 1 kg per savaitę.
Sunkios preeklampsijos ar eklampsijos požymiai, reikalaujantys skubios pagalbos, apima traukulius, stiprų galvos skausmą, sąmonės sutrikimą ar vaisiaus judesių sumažėjimą. Šie simptomai gali signalizuoti gyvybei pavojingą būklę.
Kaip diagnozuojama preeklampsija?
Preeklampsija diagnozuojama remiantis klinikiniais požymiais, kraujo ir šlapimo tyrimais bei vaisiaus būklės vertinimu. Diagnostikos procesas apima šiuos etapus:
- Kraujospūdžio matavimas: Aukštas kraujospūdis (≥ 140/90 mmHg) yra pagrindinis diagnostikos kriterijus.
- Šlapimo tyrimas: Proteinurija (≥ 0,3 g baltymų per 24 valandas) patvirtina inkstų pažeidimą.
- Kraujo tyrimai:
- Kepenų funkcijos tyrimai (pvz., ALT, AST), rodantys kepenų pažeidimą.
- Trombocitų skaičius: mažas trombocitų kiekis gali signalizuoti HELLP sindromą.
- Kreatinino lygis: padidėjęs lygis rodo inkstų funkcijos sutrikimą.
- Vaisiaus būklės vertinimas:
- Ultragarsinis tyrimas: vertina vaisiaus augimą, placentos kraujotaką ir amniono skysčio kiekį.
- Kardiotokografija (KTG): stebi vaisiaus širdies ritmą ir gimdos susitraukimus.
- Anamnezės rinkimas: Klausiama apie simptomus, rizikos veiksnius, šeimos istoriją ir ankstesnius nėštumus.
- Biomarkerių tyrimai: Kai kuriose šalyse naudojami sFlt-1/PlGF santykio testai, padedantys prognozuoti preeklampsijos riziką.
Reguliarūs prenataliniai patikrinimai leidžia anksti nustatyti preeklampsiją, net jei moteris nejaučia simptomų, todėl būtina lankytis pas gydytoją pagal rekomendacijas.
Gydymas: kaip valdyti preeklampsiją?
Preeklampsijos gydymas priklauso nuo būklės sunkumo, nėštumo trukmės ir motinos bei vaisiaus sveikatos. Vienintelis galutinis gydymas yra gimdymas, tačiau iki tol taikomos priemonės, siekiant stabilizuoti būklę ir užtikrinti saugumą.
1. Stebėjimas ir kontrolė
Lengvos preeklampsijos atvejais taikomas stebėjimas:
- Reguliarus kraujospūdžio matavimas: Namuose ar gydymo įstaigoje.
- Šlapimo ir kraujo tyrimai: Stebėti inkstų ir kepenų funkciją.
- Vaisiaus būklės stebėjimas: Ultragarsu ir KTG vertinamas vaisiaus augimas ir gerovė.
- Poilsis: Rekomenduojama riboti fizinį aktyvumą, tačiau visiškas gulėjimas lovoje nebėra standartinė praktika.
2. Medikamentinis gydymas
Vaistai skiriami kraujospūdžiui kontroliuoti ir komplikacijoms užkirsti kelią:
- Antihipertenziniai vaistai: Metildopa, labetalolis ar nifedipinas naudojami kraujospūdžiui mažinti, saugūs nėštumo metu.
- Magnio sulfatas: Skiriamas sunkios preeklampsijos ar eklampsijos atveju, siekiant užkirsti kelią traukuliams.
- Kortikosteroidai: Betametazonas ar deksametazonas skiriami, jei gresia priešlaikinis gimdymas, siekiant pagreitinti vaisiaus plaučių brendimą.
- Aspirinas: Mažos dozės (75–150 mg per dieną) gali būti skiriamos rizikos grupės moterims nuo pirmojo trimestro, siekiant sumažinti preeklampsijos riziką.
3. Gimdymas
Gimdymas yra galutinis preeklampsijos gydymas:
- ≥ 37 savaitės: Dažniausiai skatinamas gimdymas, jei būklė stabili.
- < 37 savaitės: Sprendimas priklauso nuo motinos ir vaisiaus būklės; gali būti taikomas laukimo metodas arba skatinamas gimdymas.
- Sunkios komplikacijos: Skubus cezario pjūvis atliekamas, jei yra traukuliai, HELLP sindromas ar vaisiaus distresas.
4. Pogimdyminis gydymas
Preeklampsija gali išlikti ar išsivystyti po gimdymo, todėl būtina stebėti:
- Kraujospūdžio kontrolė kelias savaites po gimdymo.
- Vaistų vartojimas, jei kraujospūdis išlieka aukštas.
- Simptomų, tokių kaip galvos skausmas ar regos sutrikimai, stebėjimas.
Preeklamsijos komplikacijos
Preeklampsija gali sukelti rimtas komplikacijas motinai ir vaisiui:
- Motinai:
- Eklampsija (traukuliai).
- HELLP sindromas (hemolizė, padidėję kepenų fermentai, mažas trombocitų skaičius).
- Placentos atšoka.
- Insultas ar širdies priepuolis dėl aukšto kraujospūdžio.
- Inkstų ar kepenų nepakankamumas.
- Plaučių edema (skysčių kaupimasis plaučiuose).
- Vaisiui:
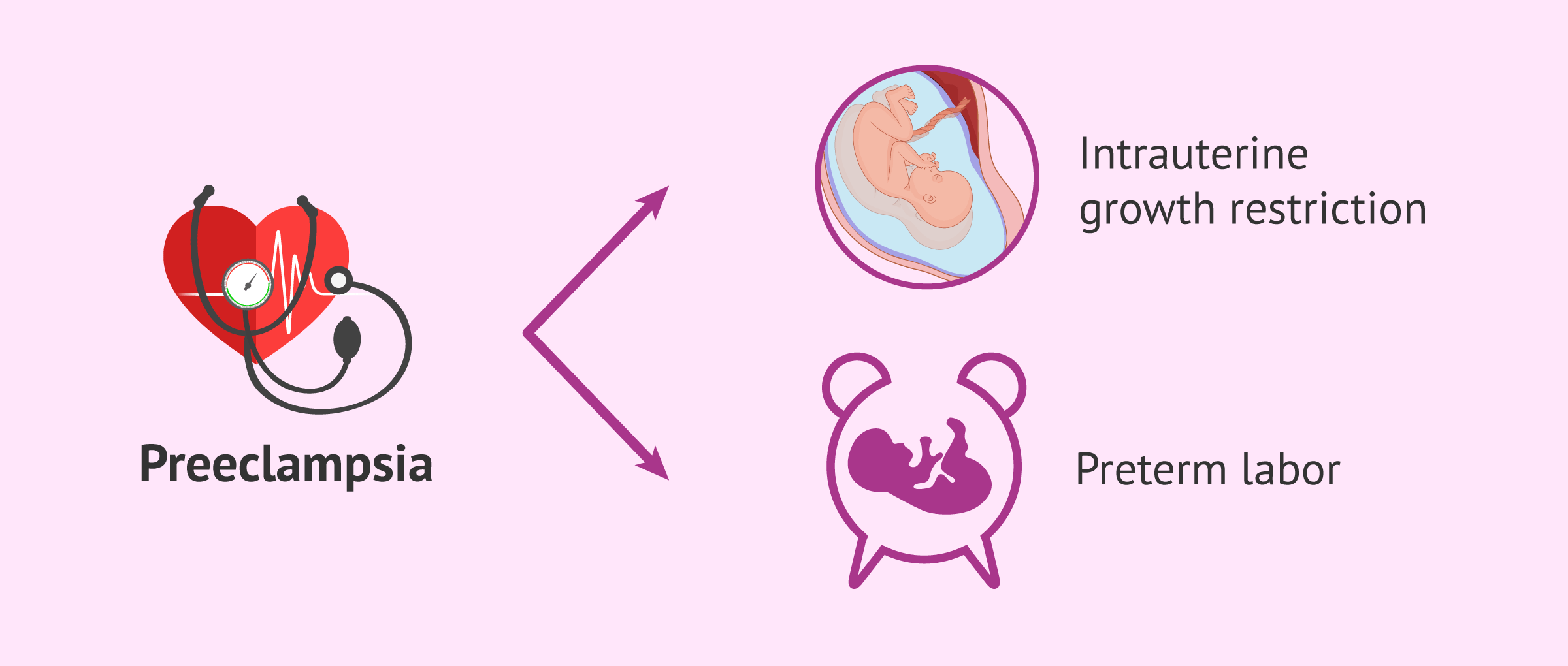
- Vaisiaus augimo sulėtėjimas dėl sumažėjusios placentos kraujotakos.
- Priešlaikinis gimdymas.
- Hipoksija ar vaisiaus distresas.
- Negyvagimystė (retais atvejais).
Preeklampsijos prevencija
Nors preeklampsijos visiškai išvengti neįmanoma, šios priemonės gali sumažinti riziką:
- Reguliarūs prenataliniai patikrinimai: Ankstyvas kraujospūdžio ir šlapimo tyrimų stebėjimas padeda nustatyti preeklampsiją.
- Mažos dozės aspirinas: Rizikos grupės moterims skiriamas nuo 12–16 nėštumo savaitės.
- Sveika mityba: Valgykite maistą, turintį daug vaisių, daržovių, viso grūdo produktų ir mažai druskos.
- Svorio kontrolė: Prieš nėštumą pasiekite normalų KMI, nes nutukimas didina riziką.
- Fizinis aktyvumas: Vidutinio intensyvumo pratimai (pvz., vaikščiojimas, joga) padeda palaikyti kraujotaką.
- Lėtinių ligų valdymas: Kontroliuokite hipertenziją, diabetą ar kitas ligas prieš ir per nėštumą.
- Pakankamas kalcio vartojimas: Kalcio papildai gali būti naudingi moterims, kurioms trūksta šio mineralo.
- Streso valdymas: Atsipalaidavimo technikos, tokios kaip meditacija, mažina kraujospūdį.
Kada kreiptis į gydytoją?
Nedelsdami kreipkitės į gydytoją ar skubios pagalbos skyrių, jei pastebite:
- Stiprų galvos skausmą ar regos sutrikimus (blyksnius, miglotą matymą).
- Skausmą viršutinėje pilvo dalyje, ypač dešinėje pusėje.
- Staigų veido, rankų ar kojų tinimą.
- Pykinimą, vėmimą ar dusulį antrajame ar trečiajame trimestre.
- Sumažėjusius vaisiaus judesius.
- Kraujospūdį ≥ 140/90 mmHg, matuojant namuose.
Preeklampsijos poveikis kasdieniam gyvenimui
Preeklampsija gali turėti didelį poveikį nėščios moters fizinei ir emocinei būklei. Aukštas kraujospūdis, patinimas ir kiti simptomai riboja kasdienę veiklą, pvz., darbą, fizinį aktyvumą ar net poilsį. Sunkiais atvejais gali prireikti hospitalizacijos, o tai sukelia stresą ir atskiria moterį nuo šeimos. Emocinis poveikis taip pat reikšmingas – baimė dėl savo ir kūdikio sveikatos, galimas priešlaikinis gimdymas ar komplikacijos gali sukelti nerimą ar depresiją. Po gimdymo moterys, sirgusios preeklampsija, turi didesnę ilgalaikę širdies ligų ar hipertenzijos riziką, todėl būtina reguliari sveikatos priežiūra.
Susidūrus su preeklampsija, svarbu bendradarbiauti su gydytojais, laikytis rekomendacijų ir ieškoti artimųjų ar psichologinės pagalbos. Informuotumas apie būklę, reguliarūs patikrinimai ir sveikas gyvenimo būdas padeda sumažinti komplikacijų riziką. Paramos grupės ar pokalbiai su kitomis moterimis, patyrusiomis preeklampsiją, gali padėti įveikti emocinius iššūkius ir sustiprinti pasitikėjimą savimi.
Išvados
Preeklampsija yra rimta nėštumo komplikacija, kuri reikalauja atidaus stebėjimo ir savalaikio gydymo, siekiant apsaugoti motinos ir vaisiaus sveikatą. Ankstyva diagnozė per reguliarius prenatalinius patikrinimus, kraujospūdžio kontrolė, medikamentinis gydymas ir, jei reikia, skatinamas gimdymas padeda valdyti šią būklę ir užkirsti kelią komplikacijoms, tokioms kaip eklampsija ar HELLP sindromas. Supratimas apie rizikos veiksnius, simptomus ir prevencines priemones leidžia moterims aktyviai rūpintis savo sveikata. Nors preeklampsija gali sukelti fizinį ir emocinį stresą, bendradarbiavimas su gydytojais, sveikas gyvenimo būdas ir artimųjų palaikymas padeda sumažinti jos poveikį ir užtikrinti saugų nėštumą. Reguliarus sveikatos stebėjimas po gimdymo yra būtinas, siekiant sumažinti ilgalaikę širdies ir kraujagyslių ligų riziką.
Rekomendacijos
Jei pastebite preeklampsijos požymius, tokius kaip aukštas kraujospūdis, stiprus galvos skausmas, regos sutrikimai ar staigus tinimas, nedelsdami kreipkitės į gydytoją akušerį-ginekologą ar skubios pagalbos skyrių, kad būtų atlikti reikiami tyrimai ir paskirtas tinkamas gydymas. Venkite savarankiško gydymo, maisto papildų ar alternatyvių metodų naudojimo be specialisto rekomendacijos, nes tai gali būti pavojinga tiek jums, tiek vaisiui. Jei svarstote prevencines priemones, tokias kaip sveikesnė mityba, fizinis aktyvumas ar mažos dozės aspirino vartojimas, aptarkite šiuos veiksmus su gydytoju, kad jie būtų saugūs ir tinkami jūsų būklei. Taip pat reguliariai lankykite prenatalinius patikrinimus ir stebėkite kraujospūdį, tačiau visus sprendimus suderinkite su specialistu. Atminkite, kad visi sprendimai, susiję su jūsų ir vaisiaus sveikata, turėtų būti priimami tik gavus profesionalią medikų konsultaciją.
#preeklampsija
Antalgija – personalizuotos medicinos namai kur prasideda sveikatos kelionė, apimanti prevenciją, diagnostiką, gydymą. Nuo šeimos medicinos iki gydytojų specialistų bei reabilitacijos paslaugų – pasirūpinsime kiekvienu jūsų sveikatos aspektu.
Tel.: +370 37 999980
El. paštas: info@antalgija.lt
www.antalgija.lt
Šiame puslapyje skelbiama informacija skirta tik švietimo tikslais. Remiantis ja, – neturėtų būti diagnozuojamos ligos/disfunkcijos ar priimami sprendimai dėl konkretaus gydymo, tai turi būti atliekama tik konsultuojantis su kvalifikuotu sveikatos priežiūros specialistu.